Schaufensterkrankheit (pAVK): Durchblutungsstörungen in den Beinen
Inhaltsverzeichnis
- Schaufensterkrankheit verstehen
- Was ist pAVK?
- Die vier Stadien
- Risikofaktoren kennen
- Symptome und Warnsignale
- Diagnose beim Arzt
- Therapie durch Gehtraining
- Medikamente und Operationen
- Alltagshilfen und Pflege
- Pflegegrad und Behinderung
- Ernährung und Lebensstil
- Wichtige Fußpflege
- Fazit
- Häufige Fragen zur Schaufensterkrankheit
Wenn jeder Schritt zur Qual wird: Die Schaufensterkrankheit verstehen und behandeln
Haben Sie schon einmal bemerkt, dass Sie beim Spaziergang plötzlich stehen bleiben müssen, weil ein stechender, krampfartiger Schmerz in Ihre Waden schießt? Warten Sie dann vor einem Schaufenster, bis der Schmerz nachlässt, um nicht aufzufallen? Wenn Ihnen dieses Szenario bekannt vorkommt, sind Sie nicht allein. Sie leiden möglicherweise unter der sogenannten Schaufensterkrankheit, medizinisch als periphere arterielle Verschlusskrankheit (pAVK) bezeichnet.
Diese Erkrankung ist weit mehr als eine altersbedingte Unannehmlichkeit. Sie ist ein ernstzunehmendes Warnsignal Ihres Körpers, das auf gravierende Durchblutungsstörungen hinweist. Unbehandelt kann die pAVK zu chronischen Schmerzen, Wundheilungsstörungen und im schlimmsten Fall zum Verlust von Gliedmaßen führen. Doch es gibt gute Nachrichten: Mit dem richtigen Wissen, einer frühzeitigen Diagnose und konsequentem Handeln können Sie den Verlauf der Krankheit stoppen und Ihre Lebensqualität maßgeblich erhalten.
In diesem umfassenden Artikel erfahren Sie alles, was Sie als Betroffener oder pflegender Angehöriger wissen müssen: Von den ersten Symptomen über effektive Therapiemethoden wie das strukturierte Gehtraining bis hin zu den Möglichkeiten moderner Mobilitätshilfen und Pflegeleistungen. Wir klären Sie fundiert, verständlich und praxisnah auf.

Typisches Anzeichen: Schmerzen zwingen oft zum Stehenbleiben
Was ist die pAVK genau? Ein Blick in die Gefäße
Die periphere arterielle Verschlusskrankheit (pAVK) ist eine chronische Gefäßerkrankung, bei der sich die Arterien – meist in den Beinen, seltener in den Armen – langsam verengen oder sogar vollständig verschließen. Die Ursache hierfür ist in über 90 Prozent der Fälle die Arteriosklerose, im Volksmund auch als "Arterienverkalkung" bekannt.
Stellen Sie sich Ihre Blutgefäße wie ein komplexes Rohrsystem vor, das Ihre Muskeln und Organe mit sauerstoffreichem Blut versorgt. Bei der Arteriosklerose lagern sich über Jahre hinweg Fette, Kalk und Bindegewebe an den Innenwänden dieser "Rohre" ab. Diese Ablagerungen nennt man Plaques. Je dicker diese Plaques werden, desto enger wird der Durchgang für das Blut. Die Folge: Es kommt weniger Sauerstoff in der Beinmuskulatur an.
In Ruhe reicht die verminderte Durchblutung oft noch aus, weshalb Sie im Sitzen oder Liegen zunächst keine Beschwerden haben. Sobald Sie sich jedoch bewegen – etwa beim Gehen oder Treppensteigen –, benötigen Ihre Muskeln mehr Sauerstoff. Durch die verengten Arterien kann dieser Mehrbedarf nicht gedeckt werden. Die Muskulatur "erstickt" förmlich und reagiert mit einem krampfartigen Schmerz, der Sie zum Anhalten zwingt. Sobald Sie stehen bleiben, sinkt der Sauerstoffbedarf, und der Schmerz lässt nach – das klassische Bild der Schaufensterkrankheit.
Die vier Stadien der pAVK: Die Klassifikation nach Fontaine
Ärzte teilen die Schwere der Durchblutungsstörung in vier Stadien ein, die auf der Klassifikation des französischen Chirurgen René Fontaine basieren. Es ist entscheidend zu wissen, in welchem Stadium Sie sich befinden, da die Behandlungsmöglichkeiten stark variieren.
Stadium I: Beschwerdefreiheit
In diesem frühen Stadium sind bereits Verengungen in den Gefäßen nachweisbar (z.B. durch Ultraschall), aber Sie spüren noch keine Symptome. Der Körper kann die Engstellen oft noch durch die Bildung von kleinen Umgehungskreisläufen (Kollateralen) kompensieren. Dennoch ist das Risiko für Herzinfarkt oder Schlaganfall bereits erhöht, da die Arteriosklerose meist den ganzen Körper betrifft.Stadium II: Die Schaufensterkrankheit (Claudicatio intermittens)
Hier treten die typischen Belastungsschmerzen auf. Dieses Stadium wird weiter unterteilt:Stadium IIa: Sie können noch eine Strecke von mehr als 200 Metern schmerzfrei gehen.
Stadium IIb: Die schmerzfreie Gehstrecke beträgt weniger als 200 Meter. Dies stellt bereits eine erhebliche Einschränkung im Alltag dar.
Stadium III: Ruheschmerz
Dies ist ein Alarmzeichen. Die Durchblutung ist so stark eingeschränkt, dass die Füße und Beine selbst in Ruhe – besonders nachts im Liegen – schmerzen. Viele Betroffene lassen das Bein aus dem Bett hängen, da die Schwerkraft hilft, etwas mehr Blut in die Füße zu leiten. Achtung: In diesem Stadium ist sofortiges ärztliches Handeln erforderlich!Stadium IV: Gewebeuntergang (Nekrose/Gangrän)
Das schwerste Stadium. Durch den massiven Sauerstoffmangel stirbt Gewebe ab. Es bilden sich offene Stellen (offenes Bein), schwarze Zehen oder Geschwüre, die nicht heilen. Hier droht ohne schnelle Intervention (Operation) eine Amputation. Man spricht auch von der "kritischen Extremitätenischämie".

Die Risikofaktoren: Warum verengen sich die Adern?
Die pAVK ist fast immer das Resultat eines jahrelangen Prozesses. Während das Alter und die genetische Veranlagung nicht beeinflussbar sind, gibt es fünf große Risikofaktoren, die Sie aktiv steuern können. Mediziner sprechen hier oft von den "Big Five" der Gefäßerkrankungen:
Rauchen: Dies ist der mit Abstand größte Risikofaktor. Raucher erkranken deutlich früher und schwerer an pAVK als Nichtraucher. Nikotin verengt die Gefäße sofort und schädigt langfristig die Gefäßinnenwand, was Ablagerungen begünstigt. Ein Rauchstopp ist die effektivste Einzelmaßnahme zur Verbesserung der Prognose.
Diabetes mellitus (Zuckerkrankheit): Dauerhaft erhöhte Blutzuckerwerte schädigen die Gefäßwände und die Nerven. Besonders tückisch: Diabetiker spüren den Schmerz oft nicht rechtzeitig, da ihre Nervenenden geschädigt sind (Polyneuropathie). Dies führt dazu, dass pAVK bei Diabetikern oft erst im Stadium IV entdeckt wird.
Bluthochdruck (Hypertonie): Der hohe Druck schädigt die zarte Innenschicht der Arterien mechanisch. An diesen kleinen Verletzungen setzen sich Plaques besonders leicht fest.
Fettstoffwechselstörungen: Ein zu hoher Cholesterinspiegel (insbesondere das "schlechte" LDL-Cholesterin) liefert das Baumaterial für die Plaques.
Bewegungsmangel und Übergewicht: Wer sich wenig bewegt, trainiert seine Gefäße nicht. Übergewicht begünstigt zudem Bluthochdruck und Diabetes.
Symptome erkennen: Wann müssen Sie zum Arzt?
Neben dem Leitsymptom – dem Schmerz beim Gehen, der in Ruhe nachlässt – gibt es weitere Anzeichen, auf die Sie achten sollten. Untersuchen Sie Ihre Beine und Füße regelmäßig, besonders wenn Sie zu einer der Risikogruppen gehören.
Achten Sie auf folgende Warnsignale:
Kältegefühl: Ein Fuß ist deutlich kälter als der andere.
Blässe: Beim Anheben des Beines wird der Fuß blass ("Leichenblässe").
Rötung: Wenn Sie das Bein herabhängen lassen, färbt sich der Fuß dunkelrot bis bläulich.
Pulsverlust: Sie können den Puls am Fußrücken oder am Innenknöchel nicht mehr tasten.
Hautveränderungen: Die Haut an den Unterschenkeln wird dünn, pergamentartig und glänzend. Die Behaarung nimmt ab.
Wundheilungsstörungen: Kleinste Verletzungen heilen über Wochen nicht ab.
Verdickte Zehennägel: Durch die Mangelversorgung wachsen die Nägel langsamer und verdicken sich (oft fälschlicherweise für Nagelpilz gehalten).
Wenn Sie eines oder mehrere dieser Symptome bemerken, vereinbaren Sie bitte umgehend einen Termin bei Ihrem Hausarzt oder einem Angiologen (Gefäßspezialist).
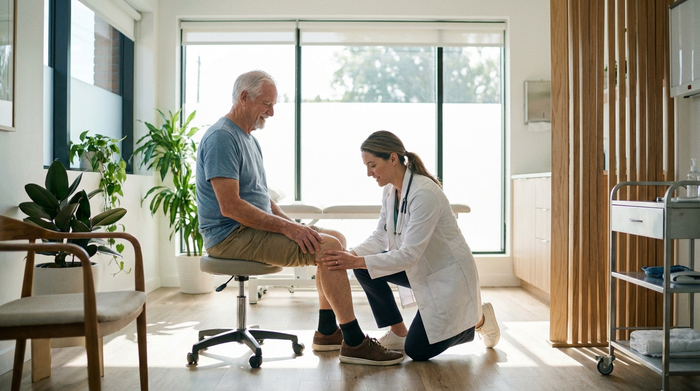
Regelmäßige Kontrollen helfen, Veränderungen früh zu erkennen
Diagnose: Wie stellt der Arzt pAVK fest?
Die Diagnose der Schaufensterkrankheit ist meist schmerzfrei und unkompliziert. Nach dem Gespräch (Anamnese) und dem Tasten der Pulse folgt als wichtigste Basisuntersuchung die ABI-Messung (Knöchel-Arm-Index).
Was ist der ABI-Wert?
Beim Ankle-Brachial-Index misst der Arzt den Blutdruck am Oberarm und vergleicht ihn mit dem Blutdruck am Knöchel. Bei gesunden Gefäßen ist der Druck an beiden Stellen etwa gleich hoch (Wert um 1,0). Ist der Wert am Knöchel deutlich niedriger (z.B. unter 0,9), liegt eine Durchblutungsstörung vor. Ein Wert unter 0,5 deutet auf eine kritische Ischämie hin.
Zur genaueren Lokalisierung der Engstelle nutzt der Arzt die Farbduplex-Sonografie (Ultraschall). Hiermit kann der Blutfluss sichtbar und hörbar gemacht werden, ganz ohne Strahlenbelastung. Erst wenn eine Operation geplant ist, sind weitere bildgebende Verfahren wie die MR-Angiographie (Kernspin) oder eine Katheteruntersuchung mit Kontrastmittel nötig.
Therapie: Gehtraining als "Medikament"
Im Stadium I und II steht die konservative Therapie im Vordergrund. Das mächtigste Werkzeug, das Sie selbst in der Hand haben, ist das strukturierte Gehtraining. Es klingt paradox: Sie sollen gehen, obwohl es schmerzt? Ja, aber nach einem festen Plan.
Warum hilft Gehtraining?
Durch regelmäßiges Training "versteht" der Körper, dass in den Beinen Sauerstoffmangel herrscht. Er beginnt, kleine, bisher ungenutzte Blutgefäße zu erweitern und neue Kapillaren zu bilden. Diese sogenannten Kollateralen wirken wie natürliche Bypasse und umgehen die verstopfte Hauptarterie. Dies dauert jedoch Monate und erfordert Disziplin.
So führen Sie das Intervalltraining durch:
Bestimmen Sie Ihre maximale Gehstrecke bis zum Schmerz (z.B. 200 Meter).
Gehen Sie nun nicht bis zur Schmerzgrenze, sondern stoppen Sie kurz vorher (z.B. bei 160 Metern).
Machen Sie eine kurze Pause, bis sich die Muskeln erholt haben.
Wiederholen Sie diesen Vorgang mindestens 30 Minuten lang, mehrmals täglich.
WICHTIG: Im Stadium III und IV (Ruheschmerz und Wunden) ist Gehtraining streng verboten! In diesen Stadien muss das Bein geschont und meist tiefer gelagert werden, bis die Durchblutung ärztlich wiederhergestellt wurde.

Gezieltes Gehtraining fördert die Durchblutung nachhaltig
Medikamentöse Unterstützung
Neben dem Training verschreibt der Arzt Medikamente, die das Risiko für Herzinfarkt und Schlaganfall senken und die Fließeigenschaften des Blutes verbessern. Dazu gehören:
Thrombozytenaggregationshemmer: Bekannt als "Blutverdünner" (z.B. ASS 100 mg oder Clopidogrel). Sie verhindern, dass die Blutplättchen verkleben und die Engstellen komplett verschließen.
Statine: Diese Cholesterinsenker stoppen nicht nur das Fortschreiten der Arteriosklerose, sondern stabilisieren auch die Plaques, damit diese nicht aufreißen.
Blutdrucksenker: Um die Gefäßwände zu entlasten.
Nehmen Sie diese Medikamente gewissenhaft ein – meist lebenslang. Sie schützen Ihr Leben, nicht nur Ihr Bein.

Wenn Gehen nicht mehr reicht: Invasive Eingriffe und Operationen
Wenn das Gehtraining nicht den gewünschten Erfolg bringt oder sich die Krankheit bereits im Stadium III oder IV befindet, muss der Blutfluss mechanisch wiederhergestellt werden. Hier gibt es zwei Hauptwege:
1. Die Kathetertherapie (Endovaskuläre Therapie)
Dies ist heute der Standard. Über die Leiste wird ein dünner Katheter in die Arterie eingeführt und bis zur Engstelle vorgeschoben.
Ballondilatation (PTA): Ein kleiner Ballon an der Katheterspitze wird aufgeblasen, um das Gefäß aufzudehnen.
Stent-Implantation: Oft wird zusätzlich ein feines Metallgitter (Stent) eingesetzt, das das Gefäß von innen stützt und offen hält.
Medikamentenbeschichtete Ballons: Diese geben Wirkstoffe ab, die eine erneute Vernarbung verhindern sollen.
Der Vorteil: Der Eingriff erfolgt meist nur unter örtlicher Betäubung, und Sie sind schnell wieder mobil.
2. Die Gefäßoperation
Ist die Verkalkung zu langstreckig oder zu hart für einen Katheter, hilft eine Operation.
Ausschälplastik: Das Gefäß wird geöffnet und der Kalk herausgeschält.
Bypass-Operation: Wie am Herzen wird eine Umleitung gelegt. Dafür verwendet der Chirurg entweder eine körpereigene Vene (aus dem Bein) oder ein Kunststoffröhrchen. Das Blut fließt dann um die Verstopfung herum.
Wer benötigt die Alltagshilfe?
Leben mit pAVK: Alltagshilfen und Pflege
Eine fortgeschrittene pAVK schränkt die Mobilität massiv ein. Dies hat nicht nur körperliche, sondern auch soziale Folgen. Wenn der Weg zum Supermarkt oder zum Kaffeekranz zur Qual wird, droht die Isolation. Hier können Hilfsmittel und Pflegeleistungen eine entscheidende Stütze sein.
Mobilitätshilfen für mehr Freiheit
Solange Sie noch gehen können, ist ein Rollator oft hilfreich. Er bietet Sicherheit bei Schwindel und vor allem: Sie haben Ihre Sitzgelegenheit für die notwendigen Pausen immer dabei. Dies nimmt die Angst vor dem "Stehenbleiben müssen" in der Öffentlichkeit.
Wenn die Gehstrecke extrem kurz ist (Stadium IIb oder schlechter) und Operationen nicht möglich oder gewünscht sind, kann ein Elektromobil (E-Scooter) oder ein Elektrorollstuhl die Lösung sein. Diese Geräte ermöglichen es Ihnen, wieder selbstständig am sozialen Leben teilzunehmen, einzukaufen oder Ausflüge zu machen.
Hinweis: Krankenkassen übernehmen die Kosten für solche Hilfsmittel oft, wenn sie ärztlich verordnet sind und die Grundbedürfnisse des täglichen Lebens sichern.
Treppenlifte: Barrierefreiheit zu Hause
Für pAVK-Patienten werden Treppen oft zum unüberwindbaren Hindernis. Die Anstrengung des Treppensteigens erfordert extrem viel Sauerstoff in den Beinen, was sofortige Schmerzen auslöst. Ein Treppenlift kann hier den Verbleib in den eigenen vier Wänden sichern. Wenn Sie einen Pflegegrad haben, können Sie für wohnumfeldverbessernde Maßnahmen (wie den Einbau eines Treppenlifts) einen Zuschuss von bis zu 4.000 Euro bei der Pflegekasse beantragen.



Rollatoren bieten Sicherheit und eine Sitzgelegenheit für Pausen
Pflegegrad und Schwerbehinderung bei pAVK
Viele Betroffene fragen sich: "Bekomme ich wegen meiner Durchblutungsstörung einen Pflegegrad?"
Die Antwort ist: Nicht allein wegen der Diagnose, aber wegen der Auswirkungen.
Der Pflegegrad bemisst sich nach dem Grad der Selbstständigkeit. Wenn Sie aufgrund der pAVK (und eventueller Begleiterkrankungen wie Herzschwäche oder Diabetes) Hilfe bei der Körperpflege benötigen, sich in Ihrer Wohnung nicht mehr sicher bewegen können oder Unterstützung beim Einkaufen und im Haushalt brauchen, haben Sie gute Chancen auf einen Pflegegrad.
Pflegegrad beantragen:
Der Medizinische Dienst (MD) prüft Ihre Selbstständigkeit. Bereiten Sie sich auf den Termin vor, indem Sie ein Pflegetagebuch führen. Dokumentieren Sie genau, wo Sie im Alltag eingeschränkt sind (z.B. "Kann nicht mehr alleine duschen, weil das Stehen schmerzt").
Grad der Behinderung (GdB):
Auch beim Versorgungsamt können Sie Ansprüche geltend machen. Die "Versorgungsmedizin-Verordnung" sieht für pAVK folgende Richtwerte vor:
GdB 0–10: Stadium I (keine Beschwerden).
GdB 20–40: Stadium II (abhängig von der Gehstrecke).
GdB 50 und mehr: Stadium III und IV (Ruheschmerz, Gewebeverlust).
Ab einem GdB von 50 gelten Sie als schwerbehindert und können Nachteilsausgleiche (z.B. Steuererleichterungen, Kündigungsschutz) in Anspruch nehmen. Ist die Gehfähigkeit massiv eingeschränkt, kann zudem das Merkzeichen "G" (erhebliche Gehbehinderung) oder "aG" (außergewöhnliche Gehbehinderung) im Ausweis vermerkt werden, was unter anderem zur Nutzung von Behindertenparkplätzen berechtigt (nur bei "aG").

Ernährung und Lebensstil: Was Sie selbst tun können
Neben dem Gehtraining spielt die Ernährung eine Schlüsselrolle, um das Voranschreiten der Arteriosklerose zu bremsen. Es geht nicht um eine kurzfristige Diät, sondern um eine dauerhafte Umstellung.
Die gefäßfreundliche Ernährung:
Mittelmeerkost: Viel Gemüse, Obst, Nüsse, Hülsenfrüchte und Fisch. Verwenden Sie hochwertige pflanzliche Öle wie Olivenöl oder Rapsöl (reich an Omega-3-Fettsäuren).
Weniger Fleisch: Reduzieren Sie rotes Fleisch und Wurstwaren, da diese entzündungsfördernde Stoffe und gesättigte Fette enthalten.
Zucker reduzieren: Hoher Blutzucker schädigt die Gefäßinnenwände direkt. Meiden Sie versteckte Zucker in Fertigprodukten und Getränken.
Salz sparen: Zu viel Salz treibt den Blutdruck in die Höhe. Würzen Sie lieber mit frischen Kräutern.
Ausreichend trinken: Wasser oder ungesüßter Tee hält das Blut fließfähig.

Eine gesunde Ernährung schützt die Gefäße
Fußpflege: Überlebenswichtig bei pAVK
Wenn die Durchblutung gestört ist, heilen Wunden an den Füßen extrem schlecht. Besonders wenn zusätzlich Diabetes vorliegt, spüren Sie kleine Verletzungen nicht. Eine kleine Blase durch zu enges Schuhwerk kann sich schnell zu einem infizierten Geschwür entwickeln, das eine Amputation notwendig macht.
Checkliste für Ihre Füße:
Tägliche Inspektion: Schauen Sie sich Ihre Füße jeden Abend an (nutzen Sie einen Spiegel für die Sohlen). Suchen Sie nach Rissen, Blasen oder Druckstellen.
Nicht barfuß laufen: Die Verletzungsgefahr ist zu groß.
Weite Schuhe: Achten Sie auf druckfreies Schuhwerk. Orthopädische Schuhe können notwendig sein.
Professionelle Hilfe: Schneiden Sie Ihre Nägel nicht selbst, wenn Sie schlecht sehen oder unbeweglich sind. Gehen Sie zur medizinischen Fußpflege (Podologie). Bei Diabetikern mit Nervenschäden (diabetisches Fußsyndrom) übernimmt die Krankenkasse die Kosten für die Podologie oft auf Rezept.
Vorsicht bei Wärme: Nutzen Sie keine Wärmflaschen oder Heizkissen an den Füßen. Durch die Sensibilitätsstörung drohen Verbrennungen, die Sie nicht spüren.
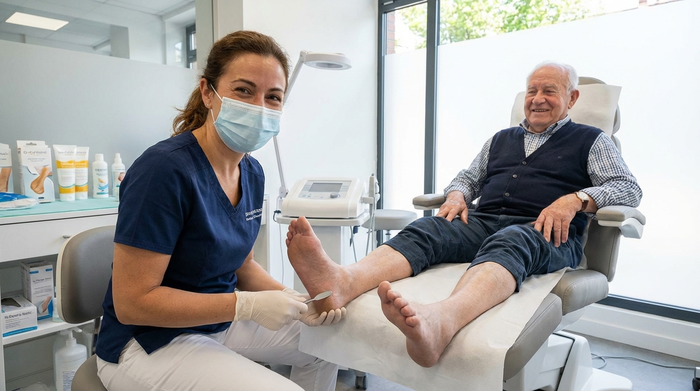
Professionelle Fußpflege beugt Verletzungen vor
Fazit: Aktiv bleiben statt resignieren
Die Diagnose pAVK ist ein ernsthafter Warnschuss, aber kein unabänderliches Schicksal. Sie haben es zu einem großen Teil selbst in der Hand, den Verlauf der Krankheit zu beeinflussen. Der Schlüssel zum Erfolg liegt in der Kombination aus ärztlicher Therapie, konsequenter Änderung des Lebensstils und – im wahrsten Sinne des Wortes – dem "Dranbleiben" beim Gehtraining.
Lassen Sie sich nicht entmutigen, wenn die ersten Schritte schmerzen. Jeder Meter, den Sie sich heute erkämpfen, ist eine Investition in Ihre Unabhängigkeit von morgen. Nutzen Sie die verfügbaren Hilfsmittel wie Rollatoren oder Elektromobile, um sozial eingebunden zu bleiben, und scheuen Sie sich nicht, Pflegeleistungen und Zuschüsse für Umbauten wie Treppenlifte zu beantragen. Es steht Ihnen zu.
Zusammenfassung der wichtigsten Schritte:
Rauchstopp: Sofort und konsequent.
Bewegung: Tägliches Intervall-Gehtraining (außer bei Ruheschmerz).
Arztbesuch: Regelmäßige Kontrolle der Gefäße und Einstellung von Blutdruck, Blutzucker und Cholesterin.
Fußpflege: Tägliche Kontrolle und professionelle Podologie.
Hilfsmittel: Beratung zu Rollator, Elektromobil oder Treppenlift bei PflegeHelfer24 einholen.
Für detaillierte Informationen zu den aktuellen Leitlinien der pAVK-Behandlung empfiehlt sich ein Blick auf die Seiten des Bundesministeriums für Gesundheit oder spezialisierter Gefäßzentren.
Haben Sie Fragen zur Finanzierung von Mobilitätshilfen oder zur Beantragung eines Pflegegrades bei pAVK? Wir stehen Ihnen mit unserer Expertise zur Seite, um Ihren Alltag sicherer und lebenswerter zu gestalten.
Kostenlose Pflegehilfsmittel
Sichern Sie sich Desinfektionsmittel, Handschuhe & Bettschutzeinlagen im Wert von 40€ monatlich.
Jetzt kostenlos beantragen
Häufige Fragen zur Schaufensterkrankheit
Wichtige Antworten auf einen Blick















