Medikamentenmanagement für Senioren: Sicherheit im Alltag
Inhaltsverzeichnis
- Komplexität im Alter
- Risiko der Polypharmazie
- Der Medikationsplan (BMP)
- ePA und E-Rezept
- Praktische Hilfsmittel
- Professionelle Unterstützung
- Gefährliche Wechselwirkungen
- Rezeptfreie Medikamente
- Lagerung und Entsorgung
- Checkliste Medikamentenmanagement
- Kommunikation mit dem Arzt
- Zusammenfassung und Fazit
- Häufige Fragen zur Medikamenteneinnahme
Einführung in das Medikamentenmanagement
Ein sicheres und strukturiertes Medikamentenmanagement ist einer der wichtigsten Bausteine für ein gesundes, selbstbestimmtes Leben im Alter. Wenn Senioren täglich mehrere verschiedene Tabletten, Tropfen oder Kapseln einnehmen müssen, steigt das Risiko für Verwechslungen, vergessene Einnahmen oder gefährliche Wechselwirkungen rapide an. Die richtige Dosierung zur richtigen Zeit kann über den Erhalt der Lebensqualität und die Vermeidung von Krankenhausaufenthalten entscheiden. Für Senioren und deren pflegende Angehörige stellt die tägliche Medikamentengabe jedoch oft eine enorme organisatorische und emotionale Herausforderung dar.
Dieser umfassende Ratgeber führt Sie detailliert durch alle Aspekte der sicheren Medikamenteneinnahme. Sie erfahren, welche altersbedingten körperlichen Veränderungen die Wirkung von Arzneimitteln beeinflussen, wie Sie mit modernen Hilfsmitteln wie intelligenten Pillenboxen oder der professionellen Unterstützung durch einen Pflegedienst den Alltag erleichtern können und welche rechtlichen sowie finanziellen Rahmenbedingungen im deutschen Gesundheitssystem für Sie relevant sind. Ziel ist es, Ihnen praxisnahe, sofort umsetzbare Strategien an die Hand zu geben, um die Arzneimitteltherapiesicherheit für Sie oder Ihre Angehörigen auf das höchste Niveau zu heben.
Warum Medikamentenmanagement im Alter immer komplexer wird
Mit zunehmendem Alter verändert sich der menschliche Körper grundlegend. Diese Veränderungen haben direkte Auswirkungen darauf, wie Medikamente aufgenommen, verarbeitet und wieder ausgeschieden werden. Mediziner sprechen hierbei von der Pharmakokinetik (was der Körper mit dem Medikament macht) und der Pharmakodynamik (was das Medikament mit dem Körper macht). Wenn Senioren Medikamente genau in der Dosis einnehmen, die für einen jungen Erwachsenen berechnet wurde, kann dies zu massiven Überdosierungen oder unerwarteten Nebenwirkungen führen.
Zu den wichtigsten physiologischen Veränderungen im Alter gehören:
Verringerte Nierenfunktion: Die Nieren sind das Hauptorgan für die Ausscheidung vieler Medikamente. Im Alter nimmt die Nierendurchblutung und damit die Filterleistung (die sogenannte glomeruläre Filtrationsrate) ab. Wirkstoffe verbleiben dadurch länger im Blutkreislauf. Wird die Dosis nicht angepasst, kann es zu einer schleichenden Vergiftung kommen.
Veränderte Leberfunktion: Die Leber ist für den Abbau (Metabolisierung) von Giftstoffen und Medikamenten zuständig. Eine verringerte Lebermasse und eine schlechtere Durchblutung führen dazu, dass Medikamente langsamer abgebaut werden.
Veränderte Körperzusammensetzung: Im Alter sinkt der Wasseranteil im Körper, während der Fettanteil relativ gesehen steigt. Wasserlösliche Medikamente verteilen sich in weniger Flüssigkeit, was ihre Konzentration im Blut gefährlich erhöhen kann. Fettlösliche Medikamente hingegen reichern sich im Fettgewebe an und wirken oft noch lange nach, obwohl sie bereits abgesetzt wurden.
Nachlassende kognitive und motorische Fähigkeiten: Neben den inneren Organen spielen auch äußere Faktoren eine Rolle. Eine nachlassende Sehkraft erschwert das Lesen von Beipackzetteln oder das Erkennen von Tablettenfarben. Arthrose in den Händen macht das Herausdrücken von Tabletten aus Blistern (Durchdrückpackungen) zu einem schmerzhaften Kraftakt. Eine beginnende Demenz oder allgemeine Vergesslichkeit führt dazu, dass Einnahmen komplett vergessen oder doppelt getätigt werden.

Ausreichend Flüssigkeit ist bei der Einnahme wichtig

Eine gute Organisation verhindert Fehler bei der Medikamentengabe
Das Risiko der Polypharmazie: Wenn es zu viele Tabletten werden
Der Begriff Polypharmazie bezeichnet die gleichzeitige, dauerhafte Einnahme von fünf oder mehr verschiedenen verschreibungspflichtigen Medikamenten. In Deutschland ist dies bei Senioren ab 65 Jahren eher die Regel als die Ausnahme. Viele ältere Menschen leiden an mehreren chronischen Erkrankungen gleichzeitig (Multimorbidität), wie beispielsweise Bluthochdruck, Diabetes mellitus, Herzinsuffizienz und Arthrose. Jeder Facharzt verschreibt Medikamente für "sein" Fachgebiet, oft ohne vollständige Kenntnis der Verordnungen der anderen Ärzte.
Die Gefahren der Polypharmazie sind immens:
Wechselwirkungen (Interaktionen): Medikamente können sich gegenseitig in ihrer Wirkung verstärken oder aufheben. Ein klassisches Beispiel ist die Kombination von bestimmten Schmerzmitteln (wie Ibuprofen) mit blutdrucksenkenden Mitteln, deren Wirkung dadurch abgeschwächt wird.
Kaskaden-Verschreibungen: Ein Medikament verursacht eine Nebenwirkung (z. B. Magenbeschwerden). Anstatt das Medikament zu wechseln, verschreibt der Arzt ein weiteres Medikament (z. B. einen Magenschutz) gegen diese Nebenwirkung. Dieses neue Medikament hat wiederum eigene Nebenwirkungen, was zu einem Teufelskreis führt.
Erhöhtes Sturzrisiko: Viele Medikamente, insbesondere Schlafmittel, Beruhigungsmittel oder starke Schmerzmittel, beeinträchtigen den Gleichgewichtssinn und die Reaktionsfähigkeit. Stürze sind eine der Hauptursachen für Pflegebedürftigkeit im Alter.
Der bundeseinheitliche Medikationsplan (BMP): Ihr wichtigstes Dokument
Um dem Chaos der Polypharmazie entgegenzuwirken, hat der Gesetzgeber den bundeseinheitlichen Medikationsplan (BMP) eingeführt. Jeder Patient, der über einen Zeitraum von mindestens 28 Tagen hinweg drei oder mehr systemisch wirkende, verschreibungspflichtige Medikamente einnimmt, hat einen gesetzlichen Anspruch auf die Erstellung und Aktualisierung dieses Plans durch seinen Hausarzt.
Der BMP ist standardisiert aufgebaut und bietet eine klare, tabellarische Übersicht, die für Patienten, Angehörige, Pflegedienste und Apotheker gleichermaßen verständlich ist. Er enthält folgende essenzielle Informationen:
Wirkstoff: Der eigentliche medizinische Bestandteil (z. B. Ramipril). Dies ist wichtig, da Apotheken oft Präparate verschiedener Hersteller ausgeben (Aut-idem-Regelung).
Handelsname: Der Name, der auf der Verpackung steht.
Stärke: Die Dosierung pro Einheit (z. B. 5 mg).
Form: Die Darreichungsform (z. B. Tablette, Kapsel, Tropfen).
Einnahmezeitpunkte: Aufgeteilt in Morgens, Mittags, Abends und zur Nacht. Hier stehen konkrete Zahlen (z. B. 1 - 0 - 0 - 0 bedeutet: eine Tablette morgens, ansonsten keine).
Hinweise zur Einnahme: Wichtige Zusatzinformationen wie "vor dem Essen", "mit viel Wasser" oder "nicht mit Milchprodukten".
Behandlungsgrund: Warum das Medikament eingenommen wird (z. B. "gegen Bluthochdruck"). Dies hilft Senioren enorm, den Sinn der Therapie zu verstehen.
Praxis-Tipp für Angehörige: Achten Sie darauf, dass der BMP immer aktuell ist. Nach jedem Krankenhausaufenthalt oder Facharztbesuch muss der Plan vom Hausarzt geprüft und gegebenenfalls angepasst werden. Der BMP enthält zudem einen Barcode (2D-Code), der von Apotheken und Krankenhäusern gescannt werden kann, um die Daten fehlerfrei in deren Computersysteme zu übernehmen. Nehmen Sie diesen Plan ausgedruckt zu jedem Arzttermin mit.

Der Medikationsplan gibt Sicherheit und Übersicht im Alltag
Die elektronische Patientenakte (ePA) und das E-Rezept
Die Digitalisierung im deutschen Gesundheitswesen hat die Sicherheit im Medikamentenmanagement revolutioniert. Seit Anfang 2024 ist das E-Rezept (elektronische Rezept) für verschreibungspflichtige Medikamente verpflichtend. Der Arzt speichert die Verordnung sicher auf einem zentralen Server. Der Patient oder der pflegende Angehörige kann das Rezept in der Apotheke durch das Einstecken der elektronischen Gesundheitskarte (eGK), über eine spezielle App oder durch einen ausgedruckten QR-Code einlösen.
Noch weitreichender ist die elektronische Patientenakte (ePA). Wenn Sie dieser nicht ausdrücklich widersprochen haben (Opt-out-Verfahren), werden hier alle medizinischen Daten zentral und sicher gespeichert. Für das Medikamentenmanagement bedeutet dies, dass alle Ärzte, die den Patienten behandeln, theoretisch Zugriff auf die vollständige Medikationshistorie haben. Dies verhindert Doppelverschreibungen und warnt Ärzte automatisch vor gefährlichen Wechselwirkungen, bevor sie ein neues Rezept ausstellen. Ausführliche Informationen zu den rechtlichen Vorgaben und der Datensicherheit der ePA finden Sie auf den offiziellen Seiten des Bundesministeriums für Gesundheit.
Praktische Hilfsmittel für den Alltag: Pillenboxen und Co.
Die Theorie des Medikationsplans in die tägliche Praxis umzusetzen, ist oft die größte Hürde. Glücklicherweise gibt es eine Vielzahl von Hilfsmitteln, die genau hier ansetzen. Die Wahl des richtigen Hilfsmittels hängt stark von der kognitiven und motorischen Verfassung des Seniors ab.
1. Manuelle Tablettenspender (Dispenser)
Der Klassiker ist die 7-Tage-Pillenbox. Sie besteht meist aus einer großen Kassette, die sieben herausnehmbare Tagesboxen enthält. Jede Tagesbox ist wiederum in Fächer für Morgens, Mittags, Abends und Nachts unterteilt.
Vorteile: Kostengünstig (ab ca. 10 Euro), leicht zu bedienen, gute visuelle Kontrolle, ob Medikamente eingenommen wurden.
Nachteile: Sie müssen einmal pro Woche manuell und fehlerfrei befüllt werden (das sogenannte "Stellen" der Medikamente). Bei motorischen Einschränkungen können die kleinen Klappen schwer zu öffnen sein.
2. Elektronische und smarte Tablettenspender
Für Senioren mit beginnender Demenz oder starker Vergesslichkeit sind elektronische Spender eine enorme Erleichterung. Diese Geräte, oft in Form eines Karussells, geben Medikamente nur zu vorprogrammierten Zeiten frei.
Funktionsweise: Zur eingestellten Zeit ertönt ein akustisches Signal (Alarm) und oft blinkt ein Licht. Der Senior dreht das Gerät um oder drückt einen Knopf, und nur die für diesen Zeitpunkt vorgesehene Dosis fällt heraus. Alle anderen Fächer bleiben sicher verschlossen.
Kosten: Zwischen 50 Euro und 200 Euro. Hochwertige smarte Modelle können sogar eine Benachrichtigung (SMS oder App-Push) an die Angehörigen senden, wenn die Medikamente nicht innerhalb eines bestimmten Zeitfensters entnommen wurden. Dies bietet ein Höchstmaß an Sicherheit, auch wenn Angehörige nicht vor Ort sind.
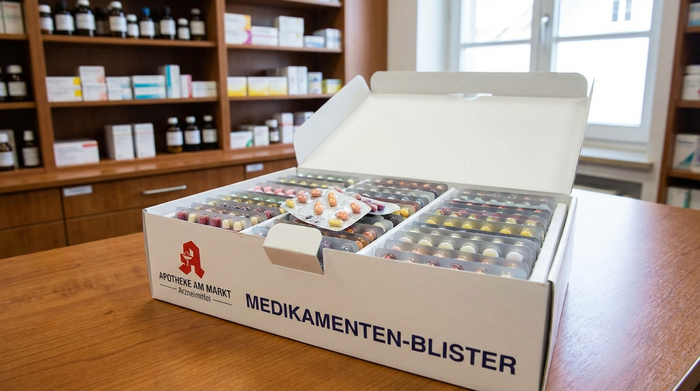
3. Verblisterung durch die Apotheke
Eine Dienstleistung, die immer mehr an Bedeutung gewinnt, ist die patientenindividuelle Verblisterung. Hierbei übernimmt die Apotheke das Sortieren der Medikamente. Die Tabletten werden maschinell in kleine Tütchen (Schlauchblister) oder spezielle Sichtwahlkarten eingeschweißt. Jedes Tütchen ist mit dem Namen des Patienten, dem Datum, der genauen Uhrzeit der Einnahme und dem Inhalt bedruckt.
Vorteile: Absolute Fehlerfreiheit beim "Stellen". Angehörige werden extrem entlastet. Der Senior muss nur zur richtigen Zeit das entsprechende Tütchen aufreißen.
Kosten: Diese Dienstleistung wird von den gesetzlichen Krankenkassen in der Regel nicht übernommen. Die Kosten liegen meist zwischen 15 Euro und 30 Euro pro Monat, müssen also privat getragen werden. Angesichts der gewonnenen Sicherheit ist dies jedoch für viele Familien eine lohnende Investition.


Klassische Pillenboxen helfen bei der täglichen Routine
Professionelle Unterstützung: Wenn der Pflegedienst übernimmt
Wenn das Richten und Einnehmen der Medikamente durch den Senior selbst oder durch Angehörige nicht mehr sichergestellt werden kann, kommt professionelle Hilfe ins Spiel. Hierbei muss strikt zwischen zwei verschiedenen Systemen unterschieden werden: der Behandlungspflege nach dem Fünften Sozialgesetzbuch (SGB V) und den Leistungen der Pflegekasse nach dem Elften Sozialgesetzbuch (SGB XI).
Medikamentengabe als Behandlungspflege (SGB V)
Das Richten (Stellen) und die Verabreichung von Medikamenten ist eine medizinische Leistung. Wenn der Arzt feststellt, dass der Patient dies nicht mehr selbstständig kann (z. B. wegen Demenz, starker Sehbehinderung oder Zittern der Hände), kann er eine Verordnung häuslicher Krankenpflege (Muster 12) ausstellen.
Mit dieser Verordnung beauftragen Sie einen ambulanten Pflegedienst. Eine examinierte Pflegefachkraft kommt dann zu Ihnen nach Hause. Dies kann bedeuten, dass der Pflegedienst einmal wöchentlich die Medikamentenbox für die ganze Woche richtet, oder – bei Notwendigkeit – mehrmals täglich vorbeikommt, um die Medikamente direkt zu verabreichen und die Einnahme zu überwachen.
Wichtig: Die Kosten für diese Leistung übernimmt zu 100 % die gesetzliche Krankenkasse (nach Genehmigung). Ein Pflegegrad ist hierfür nicht erforderlich, da es sich um eine medizinische Notwendigkeit handelt.
Unterstützung durch 24-Stunden-Pflege und Alltagshilfen (SGB XI)
Viele Familien nutzen die sogenannte 24-Stunden-Betreuung (Betreuungskräfte in häuslicher Gemeinschaft) oder stundenweise Alltagshilfen. Hier ist rechtlich äußerste Vorsicht geboten: Betreuungskräfte, die keine anerkannte medizinische Ausbildung in Deutschland haben, dürfen keine medizinische Behandlungspflege durchführen. Sie dürfen also keine Medikamente aus Originalverpackungen zusammenstellen (stellen) und keine Injektionen (wie Insulin) verabreichen.
Was sie dürfen: Sie dürfen an die Einnahme erinnern und dem Senior die bereits von Angehörigen oder vom Pflegedienst vorbereitete (gestellte) Tagesbox anreichen. Sie können ein Glas Wasser bereitstellen und darauf achten, dass die Tablette geschluckt wird.
Die Finanzierung von Betreuungskräften kann über das Pflegegeld erfolgen, welches ab Pflegegrad 2 (derzeit 332 Euro bis 946 Euro monatlich, je nach Pflegegrad) von der Pflegekasse ausgezahlt wird. Auch der Entlastungsbetrag von 125 Euro monatlich (bereits ab Pflegegrad 1) kann für anerkannte Alltagsbegleiter genutzt werden, die beim Strukturieren des Tagesablaufs helfen.
Ein Hausnotruf ist eine weitere essenzielle Ergänzung der Sicherheit. Sollte es trotz aller Vorsichtsmaßnahmen zu einer falschen Einnahme kommen und der Senior plötzlich Schwindel, Atemnot oder Herzrasen verspüren, genügt ein Knopfdruck am Handgelenk, um sofort medizinische Hilfe zu rufen. Die Kosten für das Basisgerät werden bei Vorliegen eines Pflegegrades in der Regel von der Pflegekasse übernommen (25,50 Euro monatlich).

Ambulante Pflegedienste übernehmen die medizinische Versorgung

Ein Hausnotruf bietet schnelle Hilfe im Notfall
Wechselwirkungen: Die unterschätzte Gefahr aus dem Kühlschrank
Ein oft völlig unterschätzter Aspekt des Medikamentenmanagements sind die Wechselwirkungen zwischen Medikamenten und Lebensmitteln. Selbst die korrekteste Einnahme nach Plan kann wirkungslos oder gefährlich werden, wenn die Tabletten mit den falschen Getränken oder Speisen kombiniert werden.
Hier sind die wichtigsten Ernährungs-Fallen, auf die Sie zwingend achten müssen:
Grapefruitsaft: Diese Frucht ist der klassische "Feind" vieler Medikamente. Inhaltsstoffe der Grapefruit (Furanocumarine) blockieren ein wichtiges Enzym in der Leber und im Darm (CYP3A4), das für den Abbau vieler Medikamente zuständig ist. Die Folge: Der Wirkstoff reichert sich im Blut an. Dies betrifft unter anderem Cholesterinsenker (Statine), Blutdruckmittel und Schlafmittel. Der Effekt kann noch Tage nach dem Genuss von Grapefruit anhalten!
Milch und Milchprodukte: Das in Milch, Joghurt oder Käse enthaltene Calcium bindet sich im Magen an bestimmte Wirkstoffe und bildet schwerlösliche Klumpen. Der Körper kann das Medikament dann nicht mehr über die Darmschleimhaut aufnehmen. Dies betrifft insbesondere viele Antibiotika (z. B. Ciprofloxacin oder Doxycyclin) sowie Osteoporose-Medikamente. Zwischen der Einnahme dieser Medikamente und dem Verzehr von Milchprodukten sollten mindestens zwei Stunden liegen.
Schwarzer Tee und Kaffee: Die darin enthaltenen Gerbstoffe (Tannine) können die Aufnahme von Eisenpräparaten und bestimmten Psychopharmaka (z. B. Antidepressiva) massiv behindern. Nehmen Sie Medikamente daher niemals mit Kaffee oder Tee ein.
Alkohol: Alkohol verstärkt die Wirkung von zentral dämpfenden Medikamenten wie Schlafmitteln, Beruhigungsmitteln und starken Schmerzmitteln enorm. Dies kann zu lebensgefährlichen Atemdepressionen führen. Zudem belastet Alkohol die Leber, die gleichzeitig die Medikamente abbauen muss.
Grünes Blattgemüse: Spinat, Brokkoli oder Grünkohl enthalten viel Vitamin K. Dies ist gesund, kann aber die Wirkung von blutverdünnenden Medikamenten aus der Gruppe der Vitamin-K-Antagonisten (wie Marcumar) abschwächen. Senioren, die diese Medikamente nehmen, müssen nicht auf Gemüse verzichten, sollten aber ihre Ernährungsgewohnheiten konstant halten, damit die Medikamentendosis exakt darauf eingestellt werden kann.
Die goldene Regel: Sofern der Arzt oder Apotheker nichts anderes verordnet hat, sollten Tabletten und Kapseln immer in aufrechter Position (stehend oder sitzend) mit einem großen Glas Leitungswasser (ca. 200 bis 250 ml) eingenommen werden. Mineralwasser kann, je nach Mineraliengehalt, bereits wieder zu Wechselwirkungen führen.
Freiverkäufliche Medikamente (OTC-Präparate): Eine versteckte Gefahr
Viele Senioren kaufen sich in der Apotheke oder Drogerie rezeptfreie Mittel gegen alltägliche Beschwerden: Schmerzmittel, Abführmittel, pflanzliche Schlafmittel oder Vitamine. Diese sogenannten OTC-Präparate (Over-the-Counter) werden vom Arzt oft nicht erfasst, da sie nicht auf Rezept verordnet wurden. Doch "pflanzlich" oder "rezeptfrei" bedeutet keinesfalls "harmlos".
Einige Beispiele für kritische OTC-Präparate:
Ginkgo biloba: Wird oft zur Förderung der Durchblutung und Gedächtnisleistung eingenommen. Ginkgo kann jedoch die Blutgerinnung beeinflussen und das Blutungsrisiko erhöhen, wenn der Senior bereits ärztlich verordnete Blutverdünner einnimmt.
Johanniskraut: Ein beliebtes pflanzliches Mittel gegen leichte Verstimmungen. Johanniskraut ist ein starker Enzym-Induktor in der Leber. Das bedeutet: Es beschleunigt den Abbau anderer Medikamente massiv. Die Folge ist, dass lebenswichtige Medikamente (wie Herzmedikamente oder Blutgerinnungshemmer) plötzlich nicht mehr ausreichend wirken.
Ibuprofen/Diclofenac: Frei verkäufliche Schmerzmittel können die Nierenfunktion verschlechtern, den Blutdruck in die Höhe treiben und das Risiko für Magenblutungen drastisch erhöhen, besonders wenn sie ohne Magenschutz eingenommen werden.
Es ist daher von absoluter Wichtigkeit, dass Sie bei jedem Arztbesuch und bei der Aktualisierung des bundeseinheitlichen Medikationsplans alle Präparate angeben – auch Vitamine, Nahrungsergänzungsmittel und pflanzliche Tropfen.

Bestimmte Lebensmittel können die Medikamentenwirkung beeinflussen

Auch pflanzliche Mittel sollten mit dem Arzt besprochen werden
Sicherheit im Haushalt: Lagerung und Entsorgung von Medikamenten
Auch die Umgebung, in der Medikamente aufbewahrt werden, hat entscheidenden Einfluss auf deren Wirksamkeit und die Sicherheit im Alltag. Falsche Lagerung kann dazu führen, dass Wirkstoffe vorzeitig zerfallen.
Die richtige Lagerung:
Der schlechteste Ort für die Hausapotheke ist das Badezimmer. Die ständigen Temperaturwechsel durch Duschen und die hohe Luftfeuchtigkeit lassen Tabletten aufquellen und Wirkstoffe degenerieren. Auch die Fensterbank in der Küche ist wegen der direkten Sonneneinstrahlung ungeeignet.
Der ideale Ort ist ein kühler, trockener und dunkler Raum, beispielsweise das Schlafzimmer oder der Flur. Die Temperatur sollte konstant zwischen 15 °C und 25 °C liegen. Ausnahmen bilden Medikamente, die zwingend im Kühlschrank gelagert werden müssen (z. B. Insulin, bestimmte Augentropfen oder Impfstoffe). Diese gehören ins Gemüsefach oder in die Tür des Kühlschranks (bei 2 °C bis 8 °C), dürfen aber niemals einfrieren.
Kindersicherheit:
Wenn Enkelkinder zu Besuch kommen, verwandeln sich bunte Pillen schnell in scheinbare Süßigkeiten. Bewahren Sie Medikamente immer in einem abschließbaren Schrank oder einer hoch hängenden Box auf, niemals offen auf dem Nachttisch oder dem Esstisch.
Die richtige Entsorgung:
Abgelaufene oder nicht mehr benötigte Medikamente stellen ein Risiko dar und müssen regelmäßig aussortiert werden. Spülen Sie Medikamente niemals in die Toilette oder den Abfluss! Kläranlagen können die chemischen Wirkstoffe nicht vollständig herausfiltern, wodurch Hormone, Antibiotika und Schmerzmittel in unser Grundwasser und die Flüsse gelangen.
In den meisten Regionen Deutschlands können Altmedikamente bedenkenlos über den normalen Restmüll (graue Tonne) entsorgt werden. Der Restmüll wird in Deutschland in Müllverbrennungsanlagen verbrannt, wodurch die Wirkstoffe bei hohen Temperaturen restlos zerstört werden. Um zu verhindern, dass Kinder oder Tiere die Medikamente aus dem Müll holen, empfiehlt es sich, sie in Zeitungspapier einzuwickeln und tief im Müllbeutel zu verstecken. Alternativ nehmen viele Apotheken Altmedikamente auf freiwilliger Basis zur fachgerechten Entsorgung zurück, auch Schadstoffmobile der Gemeinden sind eine sichere Anlaufstelle.
Checkliste: So optimieren Sie das Medikamentenmanagement
Um die Sicherheit im Alltag sofort zu erhöhen, haben wir für Sie als Senior oder pflegender Angehöriger eine kompakte Checkliste zusammengestellt. Gehen Sie diese Punkte systematisch durch:
Bestandsaufnahme machen: Sammeln Sie alle Medikamente, Salben, Tropfen und Nahrungsergänzungsmittel, die im Haus sind, in einer großen Kiste (der sogenannte "Brown-Bag-Check").
Arzttermin vereinbaren: Nehmen Sie diese Kiste mit zum Hausarzt oder Apotheker. Bitten Sie um eine Überprüfung auf Wechselwirkungen und Doppelverordnungen.
Medikationsplan fordern: Lassen Sie sich den aktuellen, bundeseinheitlichen Medikationsplan (BMP) ausdrucken. Prüfen Sie, ob Sie die Gründe für jede Einnahme verstehen.
Hilfsmittel anschaffen: Besorgen Sie eine geeignete 7-Tage-Pillenbox oder evaluieren Sie die Kosten für eine Verblisterung durch Ihre Hausapotheke.
Routinen etablieren: Verknüpfen Sie die Einnahme mit festen Alltagsritualen (z. B. "immer direkt nach dem Zähneputzen" oder "beim Einschalten der Abendnachrichten"), um das Vergessen zu minimieren.
Pflegedienst prüfen: Wenn das Stellen der Medikamente zu komplex wird, sprechen Sie mit dem Hausarzt über eine Verordnung für häusliche Krankenpflege (SGB V), damit ein ambulanter Pflegedienst diese Aufgabe übernimmt.
Lagerung optimieren: Räumen Sie die Medikamente aus dem feuchten Badezimmer in einen kühlen, trockenen Raum.
Entsorgung: Werfen Sie alle abgelaufenen Medikamente sicher in den Restmüll, um Verwechslungen zu vermeiden.
Angehörige einbinden: Stellen Sie sicher, dass mindestens eine Vertrauensperson weiß, wo der Medikationsplan liegt (am besten auch eine Kopie im Notfallordner oder an der Innenseite der Wohnungstür für den Rettungsdienst).

Die richtige Lagerung schützt die Wirksamkeit der Medikamente
Kommunikation mit dem Arzt: Seien Sie ein mündiger Patient
Ein wesentlicher Faktor für Sicherheit ist die offene Kommunikation. Viele Senioren scheuen sich davor, ärztliche Anordnungen zu hinterfragen oder Nebenwirkungen zuzugeben. Wenn eine Tablette Übelkeit verursacht oder schlichtweg zu groß ist, um sie zu schlucken, wird sie oft heimlich weggelassen (mangelnde Compliance oder Therapietreue). Dies ist hochgefährlich.
Sprechen Sie Probleme offen an. Fast immer gibt es Alternativen. Wenn eine Tablette zu groß ist, kann der Arzt möglicherweise Tropfen oder eine kleinere Dosierung verschreiben, von der dann zwei Stück eingenommen werden. Achtung: Zerkleinern oder mörsern Sie Tabletten niemals auf eigene Faust! Viele Tabletten haben einen speziellen Überzug (magensaftresistent oder Retard-Tabletten). Werden diese zerteilt, wird der Wirkstoff entweder durch die Magensäure zerstört oder die gesamte Dosis, die eigentlich für 24 Stunden gedacht war, flutet auf einmal in den Körper, was zu tödlichen Überdosierungen führen kann.
Fragen Sie bei jeder Neuverordnung konkret nach:
Wie genau heißt das Medikament und wofür ist es?
Wann und wie oft muss ich es einnehmen?
Muss ich es vor, während oder nach dem Essen einnehmen?
Gibt es Lebensmittel oder andere Medikamente, die ich meiden muss?
Welche Nebenwirkungen können auftreten und was soll ich tun, wenn ich diese bemerke?
Wie lange muss ich das Medikament einnehmen?
Zusammenfassung und Fazit
Das Medikamentenmanagement für Senioren ist ein hochkomplexes Thema, das keine Fehler verzeiht. Altersbedingte Veränderungen des Körpers und die Notwendigkeit, viele verschiedene Präparate gleichzeitig einzunehmen, bergen erhebliche Risiken für Wechselwirkungen und Überdosierungen. Doch mit der richtigen Struktur, offenen Gesprächen mit dem Hausarzt und dem konsequenten Einsatz des bundeseinheitlichen Medikationsplans lassen sich diese Risiken drastisch minimieren.
Nutzen Sie die Errungenschaften der Technik und des Gesundheitssystems. Ob es der einfache manuelle Tablettenspender, die smarte Pillenbox mit Alarmfunktion, die Verblisterung durch die Apotheke oder die professionelle Medikamentengabe durch einen ambulanten Pflegedienst auf ärztliche Verordnung ist – Sie müssen diese Aufgabe nicht alleine bewältigen. Beachten Sie zwingend die Wechselwirkungen mit Lebensmitteln wie Grapefruit oder Milchprodukten und verschweigen Sie Ihrem Arzt niemals freiverkäufliche Mittel aus der Apotheke.
Indem Sie Ordnung in die Hausapotheke bringen, Hilfsmittel klug einsetzen und sich bei Bedarf professionelle Unterstützung holen, schaffen Sie die wichtigste Grundlage für ein sicheres, langes und beschwerdefreies Leben in den eigenen vier Wänden. Die Investition von Zeit und gegebenenfalls etwas Geld in ein fehlerfreies Medikamentenmanagement ist eine Investition in Ihre unmittelbare Lebensqualität und Unabhängigkeit.

Häufige Fragen zur Medikamenteneinnahme
Wichtige Antworten auf einen Blick















