Dekubitusprophylaxe: Druckgeschwüre bei Bettlägerigkeit vermeiden
Inhaltsverzeichnis
Bedeutung der Dekubitusprophylaxe in der häuslichen Pflege
Die Pflege eines bettlägerigen Angehörigen ist eine der anspruchsvollsten Aufgaben, die Familien übernehmen können. Sie erfordert nicht nur viel Zeit, körperliche Kraft und emotionale Hingabe, sondern auch ein hohes Maß an medizinischem und pflegerischem Grundwissen. Eines der größten und gefährlichsten Risiken bei der Pflege von Menschen mit stark eingeschränkter Mobilität ist die Entstehung eines Druckgeschwürs, in der Fachsprache Dekubitus genannt. Wenn ein geliebter Mensch den Großteil des Tages im Bett oder im Rollstuhl verbringt, ist die richtige Dekubitusprophylaxe nicht nur eine Empfehlung, sondern eine absolute Notwendigkeit, um schwerwiegende gesundheitliche Komplikationen, starke Schmerzen und langwierige Krankenhausaufenthalte zu vermeiden.
In diesem umfassenden Ratgeber erfahren Sie als pflegender Angehöriger alles, was Sie über die Vermeidung von Druckgeschwüren wissen müssen. Wir erklären Ihnen detailliert die medizinischen Hintergründe, zeigen Ihnen praxiserprobte Lagerungstechniken und geben Ihnen einen tiefen Einblick in die Welt der speziellen Anti-Dekubitus-Hilfsmittel. Darüber hinaus beleuchten wir die Kostenübernahme durch die Krankenkassen und Pflegekassen, damit Sie genau wissen, welche finanzielle und materielle Unterstützung Ihnen zusteht.

Gute Pflege verhindert Druckgeschwüre
Was genau ist ein Dekubitus und wie entsteht er?
Der Begriff Dekubitus stammt vom lateinischen Wort decumbere (sich niederlegen) ab. Medizinisch korrekt wird damit eine lokal begrenzte Schädigung der Haut und/oder des darunterliegenden Gewebes bezeichnet. Diese Schädigung wird in der Regel durch eine langanhaltende Druckeinwirkung oder durch Druck in Kombination mit sogenannten Scherkräften (Verschiebungen der Hautschichten) verursacht.
Um die Entstehung zu verstehen, müssen wir einen kurzen Blick auf die Durchblutung unserer Haut werfen. Unsere Haut wird durch feinste Blutgefäße, die Kapillaren, mit Sauerstoff und Nährstoffen versorgt. Der Druck in diesen feinen Gefäßen ist relativ gering. Wenn nun das Körpergewicht eines Menschen längere Zeit auf einer bestimmten Hautstelle lastet – besonders dort, wo Knochen dicht unter der Haut liegen –, übersteigt der Druck von außen den Druck in den Blutgefäßen. Die Gefäße werden buchstäblich abgedrückt. Mediziner sprechen hierbei von einer Ischämie (Minderdurchblutung).
Wird dieser Zustand nicht durch Bewegung oder Umlagerung unterbrochen, wird das Gewebe nicht mehr mit Sauerstoff versorgt. Die Zellen beginnen abzusterben, und es entsteht eine Nekrose (abgestorbenes Gewebe). Was als scheinbar harmlose Rötung beginnt, kann sich innerhalb weniger Stunden zu einer tiefen, offenen Wunde entwickeln, die bis auf den Knochen reichen kann. Besonders gefährdet sind Körperstellen mit geringem Unterhautfettgewebe. Dazu zählen vor allem:
Das Kreuzbein und das Steißbein (die häufigsten Stellen bei Bettlägerigkeit)
Die Fersen und die Knöchel
Die Rollhügel (die großen Knochenvorsprünge an den Außenseiten der Hüftgelenke)
Die Schulterblätter und die Dornfortsätze der Wirbelsäule
Der Hinterkopf und die Ohrmuscheln
Die Ellenbogen
Neben dem reinen Druck spielen auch Scherkräfte eine fatale Rolle. Diese entstehen, wenn der Patient beispielsweise im Bett nach unten rutscht. Dabei bleibt die oberste Hautschicht oft am Laken haften, während das darunterliegende Gewebe und das Skelett der Schwerkraft nach unten folgen. Dadurch werden die feinen Blutgefäße in der Haut abgeknickt oder sogar abgerissen, was die Durchblutung massiv stört, selbst wenn der direkte Druck von oben gar nicht extrem hoch ist.
Die vier Grade eines Dekubitus: Warnsignale frühzeitig erkennen
Ein Druckgeschwür entwickelt sich in der Regel in verschiedenen Stadien. Je früher Sie die Anzeichen erkennen, desto besser sind die Heilungschancen. In der Medizin wird der Dekubitus nach internationalen Standards in vier Hauptgrade eingeteilt. Als pflegender Angehöriger sollten Sie diese Grade kennen, um bei den ersten Anzeichen sofort reagieren zu können.
Grad 1: Nicht wegdrückbare Rötung
In diesem ersten Stadium ist die Haut noch völlig intakt. Sie bemerken jedoch eine scharf begrenzte Rötung, oft über einem Knochenvorsprung. Um herauszufinden, ob es sich um einen beginnenden Dekubitus handelt, wenden Pflegekräfte den sogenannten Fingerdrucktest an. Drücken Sie mit Ihrem Daumen für etwa drei Sekunden fest auf die gerötete Stelle. Wenn Sie den Finger wegnehmen und die Stelle kurzzeitig weiß wird (sich also entfärbt), ist die Durchblutung noch intakt. Bleibt die Stelle jedoch rot, liegt ein Dekubitus Grad 1 vor. Die Haut kann sich an dieser Stelle zudem wärmer, kälter, weicher oder härter anfühlen als das umliegende Gewebe. Der Patient klagt möglicherweise über Schmerzen oder ein Brennen. In diesem Stadium ist die Schädigung durch sofortige und konsequente Druckentlastung noch vollständig reversibel.
Grad 2: Teilverlust der Haut
Im zweiten Stadium ist die oberste Hautschicht (Epidermis) bereits geschädigt. Der Dekubitus präsentiert sich als flaches, offenes Geschwür mit einem rosafarbenen oder roten Wundbett. Es ist noch kein abgestorbenes Gewebe (Belag) sichtbar. Oft zeigt sich ein Dekubitus Grad 2 auch als intakte oder bereits geplatzte, flüssigkeitsgefüllte Blase (ähnlich einer Brandblase). Die Wunde ist äußerst schmerzhaft und extrem infektionsgefährdet. Ab diesem Punkt muss zwingend ein Arzt oder eine spezialisierte Wundfachkraft hinzugezogen werden.
Grad 3: Vollständiger Verlust der Haut
Hier reicht die Schädigung bereits tief in das Gewebe hinein. Das Unterhautfettgewebe ist sichtbar, aber Knochen, Sehnen oder Muskeln liegen noch nicht frei. Es können sich tiefe Wundhöhlen oder Taschen unter den Wundrändern bilden. Das abgestorbene Gewebe zeigt sich oft als gelblicher, bräunlicher oder schwarzer Belag. Der Patient hat an der Wunde selbst oft weniger Schmerzen als in den vorherigen Stadien, da die Nervenenden in der Haut bereits zerstört sind. Die Behandlung ist langwierig und erfordert hochspezialisierte Wundauflagen und oft chirurgische Eingriffe (Debridement), um das tote Gewebe abzutragen.
Grad 4: Vollständiger Gewebeverlust
Dies ist das schwerste Stadium. Die Wunde ist so tief, dass Muskeln, Sehnen, Bänder oder Knochen freiliegen oder direkt tastbar sind. Das Risiko einer gefährlichen Knochenentzündung (Osteomyelitis) oder einer lebensbedrohlichen Blutvergiftung (Sepsis) ist in diesem Stadium extrem hoch. Ein Dekubitus Grad 4 heilt nur sehr langsam, oft über Monate oder Jahre, und erfordert in vielen Fällen plastisch-chirurgische Eingriffe.
Zusätzlich zu diesen vier Graden gibt es noch die Einstufung "Keiner Kategorie zuzuordnen", bei der die Tiefe der Wunde durch schwarze Nekrosen (Schorf) verdeckt ist und erst nach der chirurgischen Reinigung beurteilt werden kann.
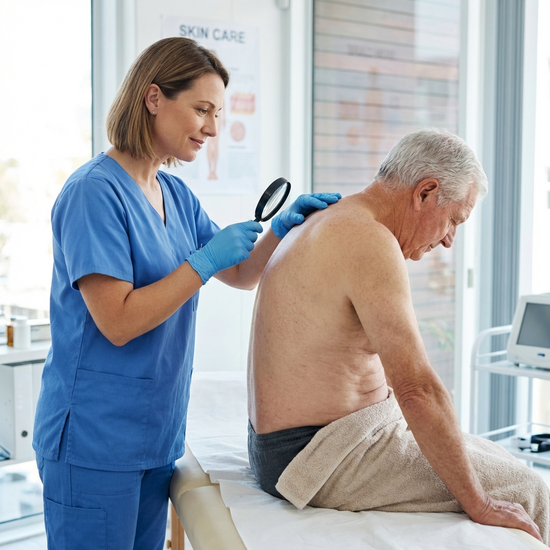
Hautkontrolle ist essenziell

Die richtige Lagerung schützt
Risikofaktoren: Wer ist besonders gefährdet?
Nicht jeder bettlägerige Mensch entwickelt zwangsläufig ein Druckgeschwür. Die Anfälligkeit hängt von einer Vielzahl individueller Faktoren ab. In der professionellen Pflege wird das Risiko oft mit speziellen Instrumenten wie der Braden-Skala bewertet. Diese Skala hilft dabei, das individuelle Risiko objektiv einzuschätzen. Die Risikofaktoren lassen sich in innere (intrinsische) und äußere (extrinsische) Faktoren unterteilen.
Intrinsische (innere) Risikofaktoren:
Eingeschränkte Mobilität: Dies ist der Hauptrisikofaktor. Menschen, die sich nach einem Schlaganfall, aufgrund von fortgeschrittener Demenz, schweren Frakturen oder im Endstadium einer Erkrankung nicht mehr selbstständig im Bett drehen können, sind akut gefährdet.
Alter: Mit zunehmendem Alter verliert die Haut an Elastizität, die Zellerneuerung verlangsamt sich und das schützende Unterhautfettgewebe nimmt ab.
Mangelernährung und Dehydration: Fehlen dem Körper Eiweiß (Proteine), Vitamine und Flüssigkeit, wird die Haut papierdünn und anfällig. Die Wundheilung kommt bei Nährstoffmangel fast vollständig zum Erliegen.
Inkontinenz: Urin und Stuhl verändern den natürlichen Säureschutzmantel der Haut. Die Feuchtigkeit weicht die Haut auf (Mazeration), wodurch sie extrem anfällig für Reibung und Infektionen.
Erkrankungen: Krankheiten, die die Durchblutung stören, wie Diabetes mellitus, periphere arterielle Verschlusskrankheit (pAVK) oder Herzinsuffizienz, erhöhen das Risiko massiv. Auch Fieber ist gefährlich, da starkes Schwitzen die Haut aufweicht und der erhöhte Stoffwechsel mehr Sauerstoff im Gewebe verlangt, der durch den Druck nicht ankommt.
Sensibilitätsstörungen: Patienten mit Querschnittslähmungen oder Polyneuropathie spüren den Warnschmerz nicht, der gesunde Menschen dazu veranlasst, im Schlaf automatisch die Position zu wechseln.
Extrinsische (äußere) Risikofaktoren:
Falsche Lagerung: Harte Matratzen, Falten im Bettlaken oder Krümel im Bett können punktuellen Druck stark erhöhen.
Scherkräfte und Reibung: Unsachgemäßes Hochziehen des Patienten im Bett, anstatt ihn zu heben.
Falsche Hautpflege: Die Verwendung von austrocknenden Seifen oder stark alkoholhaltigen Einreibungen (wie Franzbranntwein) schädigt die Hautstruktur.

Die Säulen der Dekubitusprophylaxe im Pflegealltag
Die Vermeidung von Druckgeschwüren ruht auf mehreren Säulen, die nahtlos ineinandergreifen müssen. Der Expertenstandard zur Dekubitusprophylaxe, der für professionelle Pflegekräfte in Deutschland bindend ist, legt den Fokus ganz klar auf die Druckentlastung durch regelmäßige Bewegung. Diese Prinzipien gelten uneingeschränkt auch für die häusliche Pflege durch Angehörige.
1. Mobilisation und Eigenbewegung fördern
Der beste Schutz vor einem Dekubitus ist die natürliche Bewegung. Jeder noch so kleine Positionswechsel hilft, das Gewebe zu durchbluten. Animieren Sie Ihren Angehörigen, so viel wie möglich selbst zu tun. Wenn der Patient sich am Bettgalgen hochziehen kann oder in der Lage ist, ein Bein selbst aufzustellen, sollte er dies regelmäßig tun. Auch das tägliche Sitzen an der Bettkante oder das Umsetzen in einen Sessel (falls medizinisch erlaubt) ist eine hervorragende Prophylaxe. PflegeHelfer24 empfiehlt hierbei oft den Einsatz von Alltagshilfen, die die Selbstständigkeit so lange wie möglich erhalten.
2. Regelmäßige Positionswechsel (Umlagern)
Wenn der Patient sich nicht mehr selbst bewegen kann, müssen Sie als Pflegeperson diese Aufgabe übernehmen. Ein starrer Zeitplan (z. B. "alle zwei Stunden") ist heute nicht mehr der alleinige Standard, da das Intervall individuell an den Hautzustand des Patienten und die verwendete Matratze angepasst werden muss. Dennoch ist ein Rhythmus von zwei bis vier Stunden ein guter grober Richtwert für die Praxis. Wichtig ist, dass Sie einen Lagerungsplan erstellen, um den Überblick zu behalten, wann der Patient in welcher Position lag.
3. Spezielle Lagerungstechniken
Es reicht nicht aus, den Patienten einfach nur von der linken auf die rechte Seite zu rollen. Eine 90-Grad-Seitenlage ist sogar kontraindiziert, da hierbei das gesamte Körpergewicht auf dem empfindlichen Rollhügel (dem Hüftknochen) lastet, was extrem schnell zu einem Dekubitus führt. Stattdessen haben sich in der Pflegepraxis spezielle Techniken etabliert:
Die 30-Grad-Lagerung: Dies ist die wichtigste und am häufigsten angewandte Technik. Der Patient wird nicht komplett auf die Seite gedreht, sondern nur leicht schräg positioniert. Man legt ein langes Kissen oder eine spezielle Lagerungsrolle so unter eine Körperhälfte (Rücken und Oberschenkel), dass der Körper in einem Winkel von etwa 30 Grad zur Matratze liegt. Dadurch ruht das Gewicht auf der gut gepolsterten Muskulatur des Gesäßes und des Rückens, während das gefährdete Kreuzbein und die Hüftknochen völlig druckfrei sind (Freilagerung). Die Position wird dann regelmäßig gewechselt (z. B. rechte 30-Grad-Lagerung -> Rückenlage -> linke 30-Grad-Lagerung).
Die Mikrolagerung: Diese Methode ist besonders für Schmerzpatienten oder in der Palliativpflege geeignet, wenn große Drehbewegungen eine Qual darstellen. Bei der Mikrolagerung werden nur kleinste Veränderungen vorgenommen. Man schiebt beispielsweise ein gefaltetes Handtuch unter ein Schulterblatt oder das Becken. Schon diese minimalen Veränderungen von wenigen Zentimetern reichen oft aus, um die Durchblutung in den gefährdeten Kapillaren wieder in Gang zu setzen.
Die V-Lagerung: Hierbei werden zwei große Kissen in V-Form unter den Rücken und die Arme gelegt, wobei die Spitze des V zum Gesäß zeigt. Dies öffnet den Brustkorb (gut für die Atmung) und entlastet die Wirbelsäule.
Die A-Lagerung: Ähnlich der V-Lagerung, jedoch zeigt die Spitze des A zum Kopf. Dies nimmt den Druck von den Schulterblättern.
Die Freilagerung der Fersen: Die Fersen sind extrem gefährdet, da der Knochen hier direkt unter der Haut liegt. Um sie zu schützen, legt man ein weiches Kissen unter die Unterschenkel (Waden), sodass die Fersen komplett in der Luft schweben und die Matratze nicht mehr berühren. Achten Sie darauf, dass das Kissen nicht in der Kniekehle liegt, um Blutstauungen zu vermeiden.
4. Hautpflege und Beobachtung
Die Haut eines bettlägerigen Menschen bedarf besonderer Aufmerksamkeit. Kontrollieren Sie die Haut mindestens einmal täglich (am besten bei der Körperpflege) auf Rötungen, besonders an den knöchernen Vorsprüngen. Waschen Sie den Patienten nicht mit heißem, sondern mit lauwarmem Wasser. Verwenden Sie milde, pH-hautneutrale Waschlotionen (pH-Wert um 5,5). Nach dem Waschen darf die Haut nicht trocken gerubbelt werden; tupfen Sie sie stattdessen sanft ab.
Zur Pflege trockener Altershaut empfehlen Experten sogenannte Wasser-in-Öl-Emulsionen (W/O-Emulsionen). Diese versorgen die Haut mit Feuchtigkeit und bilden einen leichten Schutzfilm, ohne die Poren zu verstopfen. Vermeiden Sie unbedingt:
Zinkpasten auf intakter Haut: Zink trocknet die Haut extrem aus und verstopft die Poren. Es sollte nur auf ärztliche Anweisung bei stark nässenden Wunden verwendet werden.
Alkoholische Einreibungen: Franzbranntwein oder Melissengeist entziehen der Haut massiv Feuchtigkeit und zerstören den Säureschutzmantel.
Babypuder: Puder verklumpt in Kombination mit Schweiß oder Urin und wirkt dann wie Schmirgelpapier auf der Haut.
5. Ernährung und Flüssigkeitszufuhr
Eine intakte Haut braucht Nährstoffe. Achten Sie auf eine eiweißreiche Ernährung, da Proteine die Bausteine der Zellen sind. Fleisch, Fisch, Eier, Milchprodukte oder Hülsenfrüchte sollten täglich auf dem Speiseplan stehen. Auch Vitamine (besonders Vitamin C für die Kollagenbildung) und Spurenelemente wie Zink sind wichtig. Ebenso entscheidend ist die Flüssigkeitszufuhr. Ein erwachsener Mensch sollte, sofern keine medizinischen Gründe (wie schwere Herzschwäche) dagegen sprechen, mindestens 1,5 bis 2 Liter Wasser, ungesüßten Tee oder Saftschorlen pro Tag trinken. Eine gut durchfeuchtete Haut ist elastischer und widerstandsfähiger gegen Druck.
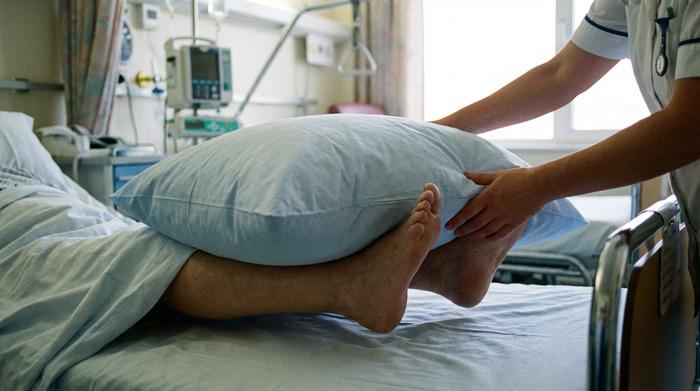
Fersen müssen freigelagert werden

Ausreichend trinken schützt die Haut
Hilfsmittel zur Dekubitusprophylaxe: Matratzen und Systeme
Wenn die regelmäßige manuelle Umlagerung an ihre Grenzen stößt – sei es in der Nacht oder weil der Patient zu schwer für die pflegenden Angehörigen ist – kommen spezielle Anti-Dekubitus-Hilfsmittel zum Einsatz. Diese ersetzen die manuelle Lagerung zwar niemals vollständig, sind aber eine unverzichtbare Ergänzung im Pflegealltag.
Weichlagerungsmatratzen (Schaumstoffmatratzen)
Diese Matratzen bestehen aus speziellen, oft mehrschichtigen Schaumstoffen (z. B. Kaltschaum oder viskoelastischer Memory-Schaum). Sie passen sich der Körperkontur des Patienten exakt an. Dadurch wird das Körpergewicht auf eine viel größere Fläche verteilt, was den Druck an den gefährdeten Stellen (wie dem Kreuzbein) deutlich reduziert.
Vorteile: Sie sind geräuschlos, wartungsfrei und fördern einen ruhigen Schlaf.
Nachteile: Der Patient sinkt tief ein, was die Eigenbewegung erschweren kann. Sie eignen sich gut für Patienten mit mittlerem Risiko oder einem Dekubitus bis Grad 2.
Wechseldruckmatratzen (Dynamische Systeme)
Diese Systeme bestehen aus einer Matratze mit vielen Luftkammern und einem elektrischen Kompressor. Der Kompressor pumpt zyklisch (z. B. im 10-Minuten-Takt) abwechselnd bestimmte Luftkammern auf und lässt die Luft aus anderen ab. Dadurch wird das Gewebe des Patienten abwechselnd belastet und komplett entlastet, was die Durchblutung massiv fördert.
Vorteile: Hervorragende Druckentlastung, oft eingesetzt bei sehr hohem Risiko oder bestehenden tiefen Druckgeschwüren (Grad 3 und 4).
Nachteile: Der Kompressor verursacht Dauergeräusche (Brummen), was den Schlaf stören kann. Zudem klagen einige Patienten über eine Art "Seekrankheit" durch die ständige Bewegung. Bei Schmerzpatienten können Wechseldrucksysteme Schmerzspitzen auslösen.
Mikrostimulationssysteme
Diese hochmodernen Matratzen reagieren auf die feinsten Eigenbewegungen des Patienten (sogar auf die Atembewegungen) und geben über kleine Flügelfedern im Inneren mikrofeine Bewegungsimpulse an den Körper zurück. Dies stimuliert die Nervenbahnen und fördert die Eigenwahrnehmung (Körperschema) des Patienten. Der Patient spürt sich selbst besser und fängt oft wieder an, sich unbewusst selbst minimal zu bewegen.
Vorteile: Sehr hoher Komfort, schmerzreduzierend, fördert die Eigenmobilität.
Nachteile: Sehr teuer in der Anschaffung, bedarf oft einer detaillierten medizinischen Begründung für die Kostenübernahme.
Sitzkissen für den Rollstuhl
Ein Dekubitus entsteht nicht nur im Bett, sondern sehr oft auch im Rollstuhl oder Pflegesessel. Spezielle Anti-Dekubitus-Sitzkissen (oft luftgefüllte Zellenkissen oder Gelkissen) sind zwingend erforderlich, wenn der Patient mehrere Stunden am Tag sitzt. Auch hier gilt: Das Kissen allein reicht nicht. Der Patient muss angeleitet werden, sich regelmäßig (am besten alle 15 bis 30 Minuten) kurz mit den Armen abzustützen und das Gesäß anzuheben, um die Durchblutung wiederherzustellen.

Wechseldruckmatratzen fördern Durchblutung

Sitzkissen entlasten im Rollstuhl
Kostenübernahme durch die Kranken- und Pflegekasse
Die Anschaffung professioneller Anti-Dekubitus-Systeme ist kostspielig. Eine hochwertige Wechseldruckmatratze kann schnell zwischen 1.500 Euro und 3.000 Euro kosten. Glücklicherweise müssen Sie diese Kosten in der Regel nicht selbst tragen, sofern eine medizinische Notwendigkeit besteht.
Anti-Dekubitus-Matratzen und -Kissen gelten in Deutschland als medizinische Hilfsmittel. Sie sind im offiziellen Hilfsmittelverzeichnis des GKV-Spitzenverbandes unter der Produktgruppe 11 (Hilfsmittel gegen Dekubitus) gelistet. Die Zuständigkeit liegt hier bei der Krankenkasse, nicht bei der Pflegekasse (die Pflegekasse ist für Pflegehilfsmittel wie Einmalhandschuhe oder Pflegebetten zuständig, die den Pflegealltag erleichtern, aber nicht primär der Heilung dienen).
So gehen Sie vor, um ein Hilfsmittel zu erhalten:
Ärztliche Verordnung: Sprechen Sie mit dem Hausarzt oder dem behandelnden Spezialisten. Dieser muss ein Rezept (eine Verordnung) ausstellen. Auf dem Rezept muss eine genaue Diagnose stehen (z. B. "Dekubitus Grad 2 am Steißbein" oder "Hohes Dekubitusrisiko bei vollständiger Bettlägerigkeit"). Wichtig ist, dass der Arzt das Hilfsmittel so genau wie möglich spezifiziert (z. B. "Wechseldruckmatratze zur Dekubitusprophylaxe").
Gang zum Sanitätshaus: Mit diesem Rezept gehen Sie zu einem Sanitätshaus (oft arbeiten diese direkt mit den Krankenkassen zusammen). Das Sanitätshaus wählt das passende System aus und erstellt einen Kostenvoranschlag.
Genehmigung der Krankenkasse: Der Kostenvoranschlag wird bei der Krankenkasse eingereicht. Diese prüft den Antrag (manchmal wird der Medizinische Dienst / MD eingeschaltet) und genehmigt das Hilfsmittel.
Lieferung und Zuzahlung: Das Hilfsmittel wird geliefert und aufgebaut. Als gesetzlich Versicherter zahlen Sie lediglich die gesetzliche Zuzahlung von 10 Prozent des Abgabepreises, jedoch mindestens 5 Euro und maximal 10 Euro pro Hilfsmittel.
Sollte die Krankenkasse den Antrag ablehnen, haben Sie das Recht, innerhalb von einem Monat schriftlich Widerspruch einzulegen. Oft hilft in diesem Fall ein ausführliches Attest des Arztes oder eine Stellungnahme des ambulanten Pflegedienstes, um die medizinische Notwendigkeit zu untermauern.
Wie Dienstleistungen von PflegeHelfer24 die Prophylaxe unterstützen
Die Dekubitusprophylaxe ist extrem personalintensiv. Wenn Sie als Angehöriger berufstätig sind oder selbst gesundheitliche Einschränkungen haben, ist es oft unmöglich, den Patienten alle paar Stunden umzulagern – besonders nachts. Hier greifen die umfassenden Dienstleistungen, bei denen PflegeHelfer24 beratend und organisatorisch zur Seite steht.
Eine 24-Stunden-Pflege (Betreuung in häuslicher Gemeinschaft) stellt sicher, dass immer eine Betreuungskraft vor Ort ist, die den Lagerungsplan auch in der Nacht konsequent umsetzt. Die Betreuungskräfte achten auf eine ausreichende Flüssigkeitszufuhr, bereiten eiweißreiche Mahlzeiten zu und kontrollieren täglich den Hautzustand bei der Grundpflege.
Zudem spielt die Wohnraumanpassung eine große Rolle. Ein barrierefreier Badumbau oder die Installation eines Badewannenlifts erleichtern nicht nur die Körperpflege, sondern verhindern auch gefährliche Scherkräfte, die entstehen, wenn man versucht, einen schweren Patienten aus einer tiefen Wanne zu heben. Auch der Einsatz eines Hausnotrufs bietet Sicherheit: Stürzt der Patient, wenn er alleine ist, und bleibt stundenlang auf dem harten Boden liegen, kann sich innerhalb kürzester Zeit ein akuter Dekubitus bilden. Der schnelle Hilferuf verhindert solche gefährlichen Liegezeiten.

Professionelle Hilfe entlastet Angehörige
Checkliste für pflegende Angehörige: Der sichere Tagesablauf
Um Ihnen den Alltag zu erleichtern, haben wir eine praktische Checkliste für die tägliche Routine zusammengestellt. Diese Struktur hilft Ihnen, keinen wichtigen Schritt der Dekubitusprophylaxe zu vergessen.
Morgens:
Hautkontrolle bei der morgendlichen Körperpflege (besonders Fersen, Steiß, Schultern).
Sanftes Waschen mit pH-neutraler Lotion, Haut nur abtupfen.
Eincremen trockener Hautpartien mit einer W/O-Emulsion.
Wechsel der Inkontinenzmaterialien; Haut im Intimbereich gründlich reinigen und trocknen.
Bettlaken glattziehen – jede Falte und jeder Krümel muss entfernt werden.
Erste bewusste Lagerungsposition für den Vormittag einnehmen (z. B. 30-Grad-Seitenlage rechts).
Ausreichend Getränke (Tee, Wasser) in greifbare Nähe stellen.
Mittags:
Positionswechsel durchführen (z. B. auf den Rücken oder in den Pflegesessel).
Wenn der Patient sitzt: Auf die Freilagerung der Fersen achten.
Mittagessen anreichen: Auf proteinreiche Kost achten.
Erneute Kontrolle der Inkontinenzversorgung (Feuchtigkeit ist der Feind der Haut).
Nachmittags/Abends:
Erneuter Positionswechsel (z. B. 30-Grad-Seitenlage links).
Trinkmenge des Tages kontrollieren. Hat der Patient mindestens 1,5 Liter getrunken?
Abendliche Hautkontrolle: Sind Rötungen vom Tag entstanden? (Fingerdrucktest anwenden).
Bettvorbereitung für die Nacht: Laken spannen, frische Nachtwäsche (atmungsaktive Baumwolle, keine störenden Knöpfe oder dicken Nähte auf dem Rücken).
Nachts:
Je nach Matratzensystem und individuellem Risiko: Umlagern nach Plan (z. B. alle 3 bis 4 Stunden).
Einsatz von Mikrolagerungen, um den Schlaf des Patienten nicht komplett zu unterbrechen.
Wer benötigt die Pflegeberatung?
Häufige Fehler bei der Dekubitusprophylaxe, die Sie unbedingt vermeiden sollten
Auch wenn Angehörige mit den besten Absichten handeln, passieren im Pflegealltag oft Fehler, die das Dekubitusrisiko ungewollt erhöhen. Hier sind die klassischen Mythen und Fehler, vor denen Experten warnen:
1. Der Einsatz von Sitzringen (Donut-Kissen)
Früher wurden oft aufblasbare Gummiringe (ähnlich einem Schwimmring) verwendet, um das Steißbein freizulagern. Heute weiß man: Das ist extrem gefährlich! Der Ring verlagert den Druck nur auf die Randbereiche. Dort wird das Gewebe massiv abgedrückt, das Blut staut sich in der Mitte des Rings, und das Risiko für einen schweren Dekubitus steigt drastisch. Verwenden Sie niemals Sitzringe, sondern stets anatomisch geformte, vollflächige Anti-Dekubitus-Sitzkissen.
2. Felle und Schaffelle als Matratzenauflage
Ein echtes medizinisches Schaffell kann zwar Feuchtigkeit gut aufnehmen, bietet aber keine ausreichende Druckentlastung. Synthetische Felle sind sogar schädlich, da der Patient darauf stark schwitzt und die Haut aufweicht. Felle ersetzen keine professionelle Anti-Dekubitus-Matratze.
3. Die Haut trocken föhnen
Besonders nach dem Waschen im Intimbereich greifen manche Angehörige zum Föhn, um die Haut schnell zu trocknen. Die heiße Luft trocknet die Haut extrem aus, macht sie rissig und anfällig für Infektionen. Tupfen Sie die Haut stattdessen sanft mit einem weichen Handtuch ab.
4. Massieren geröteter Stellen
Ein fataler Fehler! Wenn Sie eine Rötung (Dekubitus Grad 1) entdecken, dürfen Sie diese Stelle auf keinen Fall massieren oder stark rubbeln. Das Gewebe ist bereits geschädigt. Eine Massage würde die feinen Kapillaren vollends zerstören und den Gewebetod (Nekrose) beschleunigen. Die einzige richtige Maßnahme bei einer Rötung ist die sofortige und absolute Druckentlastung (Freilagerung).
5. Pflaster und Verbände zur Vorbeugung
Normale Heftpflaster bieten keinen Schutz vor Druck. Im Gegenteil: Die Kleberänder können beim Entfernen die empfindliche Altershaut abreißen. Es gibt spezielle prophylaktische Schaumstoffverbände (z. B. für die Fersen oder das Kreuzbein), diese sollten jedoch nur in Absprache mit einer Wundfachkraft angewendet werden.
Kostenlose Pflegehilfsmittel sichern
Erhalten Sie monatlich saugende Bettschutzeinlagen, Einmalhandschuhe und Desinfektionsmittel im Wert von 40 Euro kostenfrei nach Hause geliefert.
Jetzt Pflegebox beantragen
Zusammenfassung der wichtigsten Punkte
Die Dekubitusprophylaxe ist ein komplexes, aber absolut beherrschbares Thema, wenn man die Grundregeln kennt und konsequent anwendet. Ein Druckgeschwür ist keine unvermeidbare Begleiterscheinung des Alters oder der Bettlägerigkeit, sondern in den allermeisten Fällen durch aufmerksame Pflege verhinderbar.
Merken Sie sich als pflegender Angehöriger vor allem diese Kernbotschaften:
Bewegung ist der beste Schutz: Fördern Sie jede Eigenbewegung Ihres Angehörigen und lagern Sie ihn regelmäßig und fachgerecht (z. B. durch die 30-Grad-Lagerung) um.
Hautbeobachtung rettet Gewebe: Kontrollieren Sie die Haut täglich. Nutzen Sie den Fingerdrucktest bei Rötungen. Handeln Sie bei Grad 1 sofort durch absolute Druckentlastung.
Nutzen Sie Hilfsmittel: Eine gute Anti-Dekubitus-Matratze (Weichlagerung oder Wechseldruck) ist unerlässlich. Lassen Sie sich diese vom Arzt verordnen; die Krankenkasse übernimmt in der Regel die Kosten (abzüglich der gesetzlichen Zuzahlung von maximal 10 Euro).
Ernährung und Pflege: Achten Sie auf eine eiweißreiche Kost, viel Flüssigkeit (ca. 1,5 bis 2 Liter täglich) und verwenden Sie milde, feuchtigkeitsspendende Hautpflegeprodukte (W/O-Emulsionen) ohne austrocknenden Alkohol.
Holen Sie sich professionelle Hilfe: Sie müssen diese schwere Aufgabe nicht alleine bewältigen. Ein ambulanter Pflegedienst, eine 24-Stunden-Betreuung oder spezialisierte Wundberater stehen Ihnen zur Seite.
Durch Aufmerksamkeit, das richtige Wissen und die Nutzung der zur Verfügung stehenden Hilfsmittel können Sie Ihrem bettlägerigen Angehörigen viel Leid ersparen und seine Lebensqualität trotz der körperlichen Einschränkungen bestmöglich erhalten.

Häufige Fragen zur Dekubitusprophylaxe
Wichtige Antworten für pflegende Angehörige














