Demenzpflege zu Hause: Ein einfühlsamer Ratgeber für pflegende Angehörige
Inhaltsverzeichnis
- Diagnose Demenz
- Formen der Demenz
- Grundlagen der Kommunikation
- Die Validationsmethode
- Herausforderndes Verhalten
- Alltag und Struktur
- Körperpflege und Hygiene
- Ernährung und Trinken
- Schlaf und Sundowning
- Schmerzerkennung
- Sicheres Wohnumfeld
- Pflegegrade und Finanzen
- Entlastung für Angehörige
- Praktische Checklisten
- Zusammenfassung
- Häufige Fragen zur Demenzpflege
Die Diagnose Demenz: Ein neuer Lebensabschnitt für die ganze Familie
Die Pflege eines geliebten Menschen mit Demenz ist eine der anspruchsvollsten, aber auch tiefgreifendsten Aufgaben, die Sie als Angehöriger übernehmen können. Wenn die Diagnose gestellt wird, verändert sich das Leben für alle Beteiligten schlagartig. Rund 1,8 Millionen Menschen leben in Deutschland derzeit mit einer demenziellen Erkrankung, und die Tendenz ist aufgrund der demografischen Entwicklung stark steigend. Für Sie als pflegenden Angehörigen bedeutet dies oft einen kompletten Perspektivwechsel: Sie müssen lernen, die Welt durch die Augen des Erkrankten zu sehen. Dieser umfassende Ratgeber bietet Ihnen fundiertes Wissen, erprobte Kommunikationstechniken und wertvolle Alltagstipps, um diese herausfordernde Zeit mit Würde, Sicherheit und emotionaler Verbundenheit zu meistern.
Es ist völlig normal, dass Sie sich zu Beginn überfordert fühlen. Die Persönlichkeit des geliebten Menschen verändert sich, Erinnerungen verblassen, und alltägliche Handlungen werden plötzlich zu unüberwindbaren Hindernissen. Doch mit dem richtigen Wissen, einer angepassten Umgebung und gezielter Unterstützung können Sie nicht nur die Lebensqualität des Demenzkranken erhalten, sondern auch Ihre eigene Gesundheit als Pflegeperson schützen. Der Schlüssel zu einer erfolgreichen Pflege liegt im Verständnis der Krankheit, in der bedingungslosen Akzeptanz der neuen Realität und in der Nutzung professioneller Hilfsangebote.
Was passiert im Gehirn? Die verschiedenen Formen der Demenz verstehen
Um angemessen auf das Verhalten eines an Demenz erkrankten Menschen reagieren zu können, ist es essenziell zu verstehen, was im Gehirn vor sich geht. Demenz ist ein Überbegriff für verschiedene Erkrankungen, die mit einem fortschreitenden Verlust der geistigen (kognitiven) Fähigkeiten einhergehen. Das Gehirn verliert nach und nach Nervenzellen und deren Verbindungen untereinander. Dies betrifft nicht nur das Gedächtnis, sondern auch das Denken, die Orientierung, die Auffassungsgabe, das Lernvermögen, die Sprache und das Urteilsvermögen.
Die häufigste Form ist die Alzheimer-Krankheit, die für etwa 60 bis 65 Prozent aller Demenzerkrankungen verantwortlich ist. Hierbei lagern sich schädliche Eiweißstoffe im Gehirn ab, die das Absterben der Nervenzellen verursachen. Eine weitere häufige Form ist die Vaskuläre Demenz (ca. 15 bis 20 Prozent), die durch Durchblutungsstörungen im Gehirn, oft nach kleineren, unbemerkten Schlaganfällen, ausgelöst wird. Seltener, aber ebenso gravierend, sind die Lewy-Körperchen-Demenz und die Frontotemporale Demenz. Jede dieser Formen bringt unterschiedliche Symptome und Verhaltensweisen mit sich. Während bei Alzheimer der Gedächtnisverlust im Vordergrund steht, kann sich eine Frontotemporale Demenz zunächst durch starke Persönlichkeitsveränderungen und den Verlust von sozialen Hemmungen äußern.
Menschen mit Demenz verlieren oft die Fähigkeit zur Apraxie (dem Ausführen zielgerichteter Bewegungen), zur Aphasie (dem Verstehen und Produzieren von Sprache) und zur Agnosie (dem Erkennen von Gegenständen und deren Funktion). Wenn Ihr Angehöriger also den Löffel falsch herum hält oder die Haarbürste als Zahnbürste benutzen möchte, geschieht dies niemals aus Böswilligkeit oder Sturheit. Das Gehirn kann die visuelle Information schlichtweg nicht mehr mit der korrekten motorischen Handlung verknüpfen.


Erinnerungen wecken und bewahren bringt oft Momente der tiefen Freude im Alltag.
Grundlagen der Kommunikation: Wie Sie Menschen mit Demenz erreichen
Die Kommunikation mit einem demenzkranken Menschen erfordert ein hohes Maß an Geduld, Empathie und ein völliges Umdenken Ihrer bisherigen Gesprächsgewohnheiten. Das logische Argumentieren, das Korrigieren von Fehlern oder das Beharren auf der objektiven Realität führen unweigerlich zu Frustration, Angst und oft auch zu Aggressionen beim Erkrankten. Ihr wichtigstes Werkzeug in der Kommunikation ist nicht mehr der Inhalt des Gesagten, sondern die emotionale Ebene.
Beachten Sie für den Alltag folgende grundlegende Kommunikationsregeln:
Blickkontakt auf Augenhöhe: Nähern Sie sich dem Erkrankten immer von vorne, niemals überraschend von hinten. Begeben Sie sich auf seine Augenhöhe, setzen Sie sich zu ihm und stellen Sie Blickkontakt her, bevor Sie zu sprechen beginnen. Dies signalisiert Sicherheit und Aufmerksamkeit.
Kurze, einfache Sätze: Verwenden Sie klare, leicht verständliche Sätze. Vermeiden Sie Schachtelsätze, Ironie, Sarkasmus oder abstrakte Begriffe. Sprechen Sie langsam und deutlich, aber verfallen Sie nicht in eine unnatürliche "Babysprache". Der Erkrankte ist ein erwachsener Mensch und hat ein Recht auf eine würdevolle Ansprache.
Eine Information pro Satz: Überfordern Sie das Gehirn nicht mit mehreren Handlungsaufforderungen gleichzeitig. Sagen Sie nicht: "Zieh dir bitte die Schuhe an und hol deine Jacke, wir müssen gleich zum Arzt." Sagen Sie stattdessen: "Hier sind deine Schuhe." Warten Sie, bis die Handlung ausgeführt ist. Sagen Sie dann: "Hier ist deine Jacke."
Geschlossene Fragen stellen: Offene W-Fragen (Wer, Wie, Was, Warum) überfordern Menschen mit Demenz oft massiv, da sie komplexe kognitive Prozesse erfordern. Fragen Sie nicht: "Was möchtest du heute zum Frühstück essen?" Fragen Sie stattdessen: "Möchtest du ein Käsebrot?" oder bieten Sie maximal zwei visuelle Alternativen an (Zeigen Sie auf Käse und Marmelade).
Vermeiden Sie das Wort "Warum": Ein Mensch mit Demenz kann sein Verhalten oft nicht mehr logisch begründen. Die Frage "Warum hast du das getan?" löst Stress und das Gefühl des Versagens aus.
Körpersprache und Berührung: Die nonverbale Kommunikation wird mit fortschreitender Krankheit immer wichtiger. Eine sanfte Berührung am Arm, ein beruhigendes Lächeln oder das Halten der Hand vermitteln oft mehr Sicherheit als tausend Worte. Achten Sie jedoch auf die Reaktion: Wenn der Erkrankte Berührungen abwehrt, respektieren Sie diese Grenze sofort.
Die Methode der Validation: Emotionen anerkennen und spiegeln
Eine der effektivsten und wertvollsten Kommunikationsmethoden in der Pflege von Demenzkranken ist die Validation, die maßgeblich von der Gerontologin Naomi Feil entwickelt wurde. Das Grundprinzip der Validation lautet: Die innere Realität und die Gefühle des demenzkranken Menschen werden als wahr und gültig akzeptiert. Es geht nicht darum, den Erkrankten in unsere Realität zurückzuholen, sondern ihn in seiner Realität zu besuchen und zu begleiten.
Wenn ein 85-jähriger Mann mit fortgeschrittener Demenz unruhig zur Tür drängt und sagt: "Ich muss zur Arbeit, mein Chef wartet!", wäre es fatal zu antworten: "Du bist doch schon seit 20 Jahren in Rente, du musst nicht arbeiten." Diese logische Korrektur führt beim Erkrankten zu massiver Verwirrung, dem Gefühl, nicht ernst genommen zu werden, und oft zu Wut. Er spürt den Drang zur Arbeit als absolute, unumstößliche Wahrheit.
Mit der Methode der Validation reagieren Sie stattdessen auf das Gefühl hinter der Aussage. Sie könnten antworten: "Du warst immer ein sehr pflichtbewusster Mitarbeiter, nicht wahr? Dein Beruf war dir immer sehr wichtig. Was hast du an deiner Arbeit am meisten geliebt?" Indem Sie die Emotion aufgreifen und den Wert des Menschen bestätigen, mindern Sie den Stress. Der Erkrankte fühlt sich verstanden und beruhigt sich in der Regel nach kurzer Zeit, sodass Sie ihn sanft zu einer anderen Tätigkeit ablenken können.
Die Validation erfordert Übung, da sie unseren normalen Reflexen widerspricht. Wir wollen unsere Liebsten instinktiv "berichtigen", wenn sie etwas Falsches sagen. Doch in der Demenzpflege gilt der Leitsatz: Beziehung steht vor Fakten. Es ist wichtiger, dass der Erkrankte sich sicher und geliebt fühlt, als dass er das richtige Jahr oder den aktuellen Wohnort weiß.

Emotionale Nähe und Validation sind oft viel wichtiger als logische Argumente.
Herausforderndes Verhalten: Aggressionen, Unruhe und Halluzinationen
Im Verlauf einer Demenzerkrankung kommt es häufig zu Verhaltensweisen, die für pflegende Angehörige extrem belastend sein können. Dazu gehören plötzliche Aggressionen, ständige Unruhe, Weglauftendenzen (oft als Hinlauf-Tendenz bezeichnet, da der Erkrankte meist ein bestimmtes Ziel in der Vergangenheit sucht) oder sogar Halluzinationen. Es ist von größter Wichtigkeit zu verinnerlichen: Dieses Verhalten richtet sich niemals persönlich gegen Sie. Es ist ein Symptom der Krankheit.
Umgang mit Aggressionen: Aggression bei Demenz ist fast immer ein Ausdruck von Angst, Überforderung, Schmerz oder dem Gefühl des Kontrollverlusts. Wenn Ihr Angehöriger plötzlich wütend wird oder um sich schlägt, treten Sie einen Schritt zurück. Bringen Sie sich selbst in Sicherheit, aber lassen Sie den Erkrankten nicht allein. Bleiben Sie ruhig, senken Sie Ihre Stimme und versuchen Sie, die Ursache zu ergründen. War die Umgebung zu laut? Wurde eine Schamgrenze (z.B. bei der Körperpflege) verletzt? Hat er Schmerzen? Validieren Sie das Gefühl: "Ich sehe, dass du gerade sehr wütend bist. Das ist in Ordnung." Sobald die akute Wut abklingt, können Sie versuchen, die Situation mit einer beruhigenden Tätigkeit zu entschärfen.
Hinlauftendenz (Wandering): Viele Demenzkranke verspüren einen enormen Bewegungsdrang. Sie suchen oft nach ihrem "Zuhause" (meist das Elternhaus aus der Kindheit) oder wollen verstorbene Angehörige besuchen. Sperren Sie den Erkrankten nicht ein, dies erhöht die Panik. Sorgen Sie stattdessen für eine sichere Umgebung. Begleiten Sie ihn ein Stück auf seinem Weg. Oft reicht ein kleiner Spaziergang, um den Drang zu stillen, und Sie können gemeinsam umkehren. Für die Sicherheit zu Hause können spezielle Sensormatten vor dem Bett oder ein Hausnotruf mit GPS-Tracker von unschätzbarem Wert sein.
Halluzinationen und Wahnvorstellungen: Durch die Schäden im Gehirn können Betroffene Dinge sehen, hören oder riechen, die nicht da sind. Häufig ist auch der Wahn, bestohlen zu werden ("Jemand hat mein Portemonnaie geklaut!"). Widersprechen Sie nicht. Wenn Ihr Angehöriger fremde Menschen im Zimmer sieht und davor Angst hat, nehmen Sie diese Angst ernst. Sagen Sie: "Ich sehe den Mann nicht, aber ich glaube dir, dass er dir Angst macht. Ich bin hier und beschütze dich. Ich schicke ihn jetzt weg." Helfen Sie bei der Suche nach dem "gestohlenen" Gegenstand, anstatt zu erklären, dass er ihn selbst verlegt hat. Das gemeinsame Suchen schafft Verbundenheit.

Der Alltag mit Demenz: Struktur, Routinen und Sicherheit
Für einen Menschen, dessen innerer Kompass durch die Demenz zunehmend versagt, ist eine feste äußere Struktur von überlebenswichtiger Bedeutung. Routinen und wiederkehrende Abläufe vermitteln Sicherheit, reduzieren Ängste und mindern herausforderndes Verhalten erheblich. Der Tag sollte nach einem klaren, vorhersehbaren Rhythmus ablaufen.
Die Bedeutung der Tagesstruktur: Stehen Sie jeden Tag zur gleichen Zeit auf, nehmen Sie die Mahlzeiten zu festen Uhrzeiten ein und etablieren Sie feste Rituale für den Abend. Vermeiden Sie plötzliche Planänderungen, ständige Umräumaktionen in der Wohnung oder überraschende Besuche von großen Menschengruppen. Der Alltag sollte ruhig und vorhersehbar sein. Binden Sie den Erkrankten so lange wie möglich in leichte, ungefährliche Hausarbeiten ein. Das Falten von Handtüchern, das Schälen von Kartoffeln oder das Sortieren von Socken gibt dem Betroffenen das Gefühl, gebraucht zu werden und stärkt das Selbstwertgefühl.
Orientierungshilfen in der Wohnung: Helfen Sie Ihrem Angehörigen, sich in den eigenen vier Wänden zurechtzufinden. Bringen Sie große, deutliche Schilder oder Bilder an den Türen an (z.B. ein Bild einer Toilette an der Badezimmertür). Lassen Sie nachts immer ein schwaches Licht im Flur und im Bad brennen, um nächtliche Stürze und Desorientierung zu vermeiden. Entfernen Sie Spiegel im Schlafzimmer oder hängen Sie diese ab, falls der Erkrankte sein eigenes Spiegelbild nicht mehr erkennt und davor Angst hat (ein häufiges Phänomen, da Betroffene oft denken, ein Fremder stehe im Raum).
Körperpflege und Hygiene: Schamgrenzen respektieren und Ängste nehmen
Die tägliche Körperpflege ist oft einer der größten Konfliktpunkte in der häuslichen Pflege. Für Menschen mit Demenz ist Wasser oft bedrohlich, das Ausziehen vor anderen löst Scham aus, und die Temperaturunterschiede werden intensiver wahrgenommen. Der Kontrollverlust beim Waschen führt nicht selten zu Abwehrverhalten.
Tipps für eine stressfreie Körperpflege:
Vorbereitung ist alles: Legen Sie alle benötigten Utensilien (Handtücher, Waschlappen, milde Seife, frische Kleidung) vorab bereit. Sorgen Sie für eine angenehm warme Raumtemperatur im Badezimmer. Kälte wird von Demenzkranken oft als schmerzhaft empfunden.
Jeden Schritt ankündigen: Erklären Sie mit ruhiger Stimme, was Sie als Nächstes tun werden. "Ich wasche jetzt deinen rechten Arm." Berühren Sie den Erkrankten niemals unvorbereitet.
Schamgefühle wahren: Entblößen Sie immer nur den Körperteil, der gerade gewaschen wird. Decken Sie den Rest des Körpers mit einem warmen Handtuch ab. Dies gibt Sicherheit und erhält die Würde.
Selbstständigkeit fördern: Geben Sie dem Erkrankten einen Waschlappen in die Hand und lassen Sie ihn das Gesicht oder die Arme selbst waschen, sofern er dazu noch in der Lage ist. Das Gefühl der Selbstwirksamkeit ist enorm wichtig.
Alternativen zum Duschen: Wenn die Dusche panische Angst auslöst (das prasselnde Wasser wird oft als schmerzhaft empfunden), zwingen Sie den Betroffenen nicht. Eine umfassende Wäsche am Waschbecken ist hygienisch absolut ausreichend. Wenn gebadet wird, lassen Sie das Badewasser erst einlaufen, bevor der Erkrankte das Bad betritt, da das laute Rauschen des Wassers ängstigen kann.
Auch das Ankleiden kann zur Herausforderung werden. Legen Sie die Kleidungsstücke in der Reihenfolge bereit, in der sie angezogen werden sollen (Unterwäsche ganz oben, Pullover ganz unten). Bevorzugen Sie Kleidung mit Klettverschlüssen oder Gummizügen anstelle von komplizierten Knöpfen oder Reißverschlüssen. Vermeiden Sie es, dem Erkrankten eine zu große Auswahl zu lassen. Legen Sie maximal zwei Pullover zur Auswahl hin, um eine kognitive Überlastung zu verhindern.
Kostenlose Pflegehilfsmittel sichern
Erhalten Sie monatlich zuzahlungsfreie Pflegehilfsmittel im Wert von 40 Euro, wie Einmalhandschuhe, Desinfektionsmittel und Bettschutzeinlagen.
Jetzt Pflegebox beantragen
Ernährung und Flüssigkeitsaufnahme: Freude am Essen erhalten
Mit fortschreitender Demenz verändern sich das Essverhalten und das Geschmacksempfinden. Viele Betroffene vergessen schlichtweg zu essen oder zu trinken, erkennen das Besteck nicht mehr oder verlieren das Gefühl für Sättigung und Hunger. Mangelernährung und Dehydration (Austrocknung) sind häufige und gefährliche Komplikationen, die zu akuter Verwirrtheit (Delir) führen können.
Das Auge isst mit – Kontraste schaffen: Menschen mit Demenz verlieren oft die Fähigkeit, Kontraste wahrzunehmen. Wenn Sie weißen Reis auf einem weißen Teller servieren, der auf einer weißen Tischdecke steht, kann der Erkrankte das Essen schlichtweg nicht sehen. Verwenden Sie farbiges Geschirr, idealerweise rote oder blaue Teller, da diese Farben am längsten erkannt werden. Verzichten Sie auf gemusterte Tischdecken, da diese als unruhig empfunden werden oder Krümel fälschlicherweise für Muster gehalten werden.
Geschmackssinn und Vorlieben: Die Geschmacksknospen für "süß" bleiben im Gehirn am längsten intakt. Daher entwickeln viele Demenzkranke eine starke Vorliebe für Süßspeisen. Nutzen Sie dieses Wissen, um die Kalorienaufnahme zu sichern. Wenn herzhafte Speisen verweigert werden, bieten Sie süße Breie, Milchreis oder leicht gesüßte Getränke an. Auch herzhafte Gerichte können mit einem Hauch Apfelmus oder etwas Zucker verfeinert werden, um die Akzeptanz zu erhöhen.
Fingerfood bei starkem Bewegungsdrang: Wenn Ihr Angehöriger nicht mehr still am Tisch sitzen kann, zwingen Sie ihn nicht dazu. Bieten Sie sogenanntes Fingerfood an – mundgerechte Stücke, die im Gehen gegessen werden können. Dazu eignen sich belegte Brotstücke, Käsewürfel, Frikadellen, weiche Obststücke oder Gemüse-Sticks. Dies ermöglicht dem Erkrankten, seinem Bewegungsdrang nachzugeben und dennoch ausreichend Nahrung aufzunehmen.
Flüssigkeitszufuhr sicherstellen: Stellen Sie überall in der Wohnung gut sichtbare, farbige Gläser mit Getränken auf. Trinken Sie gemeinsam mit dem Erkrankten, da das Nachahmen (Spiegeln) oft noch sehr gut funktioniert. Wenn pures Wasser abgelehnt wird, bieten Sie Säfte, verdünnte Schorlen oder warme Brühe an. Auch wasserreiche Lebensmittel wie Melonen, Gurken oder Suppen tragen zur Flüssigkeitsbilanz bei.
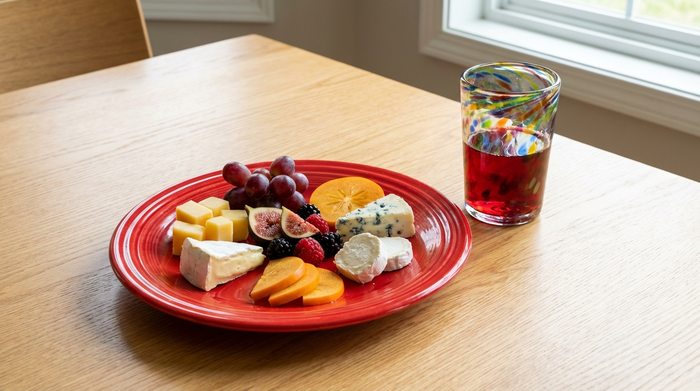
Farbige Teller und leckeres Fingerfood erleichtern das selbstständige Essen bei Demenz erheblich.
Schlafstörungen und das Dämmerungsphänomen (Sundowning)
Ein stark gestörter Tag-Nacht-Rhythmus ist ein typisches Begleitsymptom der Demenz. Die innere Uhr gerät aus dem Takt. Besonders gefürchtet ist das sogenannte Sundowning (Dämmerungsphänomen). Wenn am späten Nachmittag oder frühen Abend das Tageslicht schwindet, werden viele Betroffene plötzlich extrem unruhig, ängstlich, verwirrt oder aggressiv.
Um dem Sundowning entgegenzuwirken, sollten Sie am späten Nachmittag für eine ausreichend helle und schattenfreie Beleuchtung in der Wohnung sorgen. Schattenbildung kann zu visuellen Halluzinationen führen. Reduzieren Sie abends die Reize: Schalten Sie den Fernseher aus, da die schnellen Bilder und lauten Geräusche nicht mehr verarbeitet werden können und Angst auslösen. Spielen Sie stattdessen leise, vertraute Musik aus der Jugend des Erkrankten.
Um die Nachtruhe zu fördern, achten Sie darauf, dass der Erkrankte tagsüber ausreichend geistig und körperlich gefordert wird. Ein täglicher Spaziergang an der frischen Luft hilft, den natürlichen Schlafdruck zu erhöhen. Vermeiden Sie lange Mittagsschläfchen. Auch ein warmes Getränk (z.B. warme Milch mit Honig) oder eine sanfte Handmassage vor dem Schlafengehen können Wunder wirken. Wenn nächtliches Umherwandern nicht zu verhindern ist, sorgen Sie durch Nachtlichter und das Entfernen von Stolperfallen für maximale Sicherheit.
Schmerzerkennung bei Demenz: Wenn Worte fehlen
Ein oft übersehenes, aber hochbrisantes Thema ist das Schmerzmanagement. Menschen mit fortgeschrittener Demenz sind oft nicht mehr in der Lage, Schmerzen verbal zu äußern oder zu lokalisieren. Sie können nicht sagen: "Mein Knie tut weh" oder "Ich habe Zahnschmerzen". Stattdessen äußern sich Schmerzen durch eine drastische Veränderung des Verhaltens.
Achten Sie auf folgende nonverbale Schmerzsignale:
Veränderte Atmung: Schnelles, flaches Atmen oder plötzliches Schnappatmen.
Lautäußerungen: Stöhnen, Wimmern, Ächzen, oder auch plötzliches lautes Rufen und Schreien ohne ersichtlichen Grund.
Gesichtsausdruck: Zusammengekniffene Augen, eine gerunzelte Stirn, ein schmerzverzerrtes Gesicht oder ständiges Grimassieren.
Körpersprache: Eine verkrampfte Körperhaltung, das Anziehen der Knie, das ständige Reiben einer bestimmten Körperstelle oder das Abwehren von Berührungen (z.B. beim Waschen).
Verhaltensänderungen: Plötzliche Aggressivität, Nahrungsverweigerung, extreme Unruhe oder völliger Rückzug und Apathie.
Wenn Sie solche Veränderungen bemerken, ziehen Sie umgehend einen Arzt zurate. Eine gut eingestellte Schmerztherapie kann das herausfordernde Verhalten oft drastisch reduzieren und die Lebensqualität des Betroffenen massiv verbessern.
Wohnraumanpassung und Hilfsmittel: Ein sicheres Zuhause schaffen
Die eigenen vier Wände müssen an die neuen Bedürfnisse des Demenzkranken angepasst werden, um Stürze zu vermeiden und ein Höchstmaß an Sicherheit zu gewährleisten. Eine demenzgerechte Wohnraumanpassung ist nicht nur für den Erkrankten wichtig, sondern entlastet auch Sie als Pflegeperson enorm.
Stolperfallen beseitigen: Entfernen Sie konsequent alle losen Teppiche, Läufer und herumliegende Kabel. Diese sind die häufigste Ursache für schwere Stürze, die oft zu Oberschenkelhalsbrüchen führen. Sorgen Sie für eine helle, blendfreie Beleuchtung in allen Räumen.
Sicherheit im Badezimmer: Das Badezimmer ist ein besonderer Gefahrenort. Hier ist ein barrierefreier Badumbau oft unumgänglich. Der Einbau einer bodengleichen Dusche anstelle einer hohen Badewanne, das Anbringen von stabilen Haltegriffen an Toilette und Dusche sowie rutschfeste Fliesen sind entscheidend. Die Pflegekasse unterstützt wohnumfeldverbessernde Maßnahmen mit bis zu 4.000 Euro pro pflegebedürftiger Person.
Unterstützung bei der Mobilität: Wenn das Treppensteigen zur Gefahr wird, der Erkrankte aber noch mobil ist, kann ein Treppenlift Stürze verhindern und die Teilhabe am Familienleben im ganzen Haus sichern. Für die Fortbewegung im Freien kann, je nach Stadium der Demenz und körperlicher Verfassung, ein Elektrorollstuhl oder ein Elektromobil sinnvoll sein, um Ausflüge an die frische Luft weiterhin zu ermöglichen. Lassen Sie sich hierzu umfassend beraten.
Der Hausnotruf: Ein Hausnotruf ist ein unverzichtbares Hilfsmittel. Moderne Systeme verfügen über einen integrierten Sturzsensor, der automatisch Hilfe ruft, wenn der Träger stürzt und selbst nicht mehr den Knopf drücken kann. Für Demenzkranke mit starker Hinlauftendenz gibt es zudem mobile Notrufsysteme mit GPS-Ortung, sodass Sie jederzeit feststellen können, wo sich Ihr Angehöriger befindet, falls er sich verirrt hat.
Für welches Familienmitglied suchen Sie Schutz?

Ein barrierefreies Badezimmer gibt Sicherheit und schützt vor gefährlichen Stürzen im Alltag.
Pflegegrade und finanzielle Unterstützung: Ihre Rechte als Pflegende
Die Pflege eines Demenzkranken ist nicht nur emotional und körperlich, sondern oft auch finanziell eine große Herausforderung. Das deutsche Pflegesystem bietet jedoch umfangreiche Unterstützungsleistungen, die Sie unbedingt in Anspruch nehmen sollten. Der erste und wichtigste Schritt ist die Beantragung eines Pflegegrades bei der zuständigen Pflegekasse.
Durch die Einführung des neuen Pflegebedürftigkeitsbegriffs werden kognitive und psychische Einschränkungen (wie sie bei Demenz vorliegen) bei der Begutachtung durch den Medizinischen Dienst (MD) gleichrangig mit körperlichen Einschränkungen bewertet. Das bedeutet, dass Demenzkranke heute deutlich schneller und gerechter einen angemessenen Pflegegrad erhalten.
Je nach zuerkanntem Pflegegrad (1 bis 5) stehen Ihnen verschiedene Leistungen zu. Das Pflegegeld wird direkt an den Pflegebedürftigen ausgezahlt und kann als finanzielle Anerkennung an Sie als pflegenden Angehörigen weitergegeben werden. Die aktuellen monatlichen Sätze für das Pflegegeld betragen:
Pflegegrad 1: Kein Pflegegeld, aber Anspruch auf den Entlastungsbetrag.
Pflegegrad 2:332 Euro monatlich.
Pflegegrad 3:573 Euro monatlich.
Pflegegrad 4:765 Euro monatlich.
Pflegegrad 5:946 Euro monatlich.
Wenn Sie für die Pflege einen ambulanten Pflegedienst beauftragen, können Sie stattdessen die sogenannten Pflegesachleistungen in Anspruch nehmen, deren Beträge deutlich höher liegen und direkt mit dem Pflegedienst abgerechnet werden. Eine Kombination aus Pflegegeld und Pflegesachleistungen (Kombinationsleistung) ist ebenfalls möglich.
Zusätzlich hat jeder Pflegebedürftige (bereits ab Pflegegrad 1) Anspruch auf den Entlastungsbetrag in Höhe von 125 Euro monatlich. Dieses Geld ist zweckgebunden und kann für anerkannte Angebote zur Unterstützung im Alltag genutzt werden, wie beispielsweise eine Betreuungsgruppe für Demenzkranke, Alltagsbegleiter oder Haushaltshilfen. Auch die Kosten für Pflegehilfsmittel zum Verbrauch (wie Einmalhandschuhe, Betteinlagen oder Desinfektionsmittel) werden von der Pflegekasse mit bis zu 40 Euro im Monat erstattet.
Vergessen Sie nicht die rechtliche Vorsorge: Solange der Demenzkranke noch geschäftsfähig ist, sollten unbedingt eine Vorsorgevollmacht und eine Patientenverfügung aufgesetzt werden. Ohne eine Vorsorgevollmacht dürfen Sie im Ernstfall keine rechtlichen oder medizinischen Entscheidungen für Ihren Angehörigen treffen, es müsste dann gerichtlich ein Betreuer bestellt werden.
Weitere offizielle und vertrauenswürdige Informationen zu rechtlichen Rahmenbedingungen finden Sie direkt beim Bundesgesundheitsministerium sowie auf dem Wegweiser Demenz des Bundesministeriums für Familie, Senioren, Frauen und Jugend.
Entlastung für Angehörige: Sie müssen nicht alles alleine schaffen
Die wohl wichtigste Regel in der Demenzpflege lautet: Achten Sie auf sich selbst! Die Pflege eines Demenzkranken ist ein Marathon, kein Sprint. Viele pflegende Angehörige verausgaben sich bis zur völligen körperlichen und seelischen Erschöpfung (Burnout). Sie können Ihrem Angehörigen nur dann eine gute Stütze sein, wenn Sie selbst gesund und bei Kräften bleiben.
Zögern Sie nicht, frühzeitig externe Hilfe in Anspruch zu nehmen. Das ist kein Zeichen von Schwäche oder Versagen, sondern von verantwortungsvoller Pflegeorganisation.
Tagespflege: Die teilstationäre Tagespflege ist ein Segen für Angehörige. Der Demenzkranke wird ein- oder mehrmals pro Woche tagsüber in einer speziellen Einrichtung betreut, erhält dort Mahlzeiten, therapeutische Angebote und soziale Kontakte. Sie haben in dieser Zeit Raum zum Durchatmen, für eigene Arztbesuche oder um Kraft zu tanken. Die Pflegekasse stellt hierfür ein separates Budget zur Verfügung, das das Pflegegeld nicht schmälert.
Verhinderungspflege und Kurzzeitpflege: Wenn Sie selbst krank werden oder einfach in den Urlaub fahren müssen, übernimmt die Pflegekasse die Kosten für eine Ersatzpflege. Die Verhinderungspflege kann stundenweise oder tageweise zu Hause durch einen Pflegedienst oder Bekannte erfolgen. Für die Kurzzeitpflege wird der Angehörige vorübergehend in einer stationären Einrichtung betreut. Nutzen Sie diese Budgets konsequent aus, um sich Auszeiten zu schaffen!
24-Stunden-Pflege: Wenn die Betreuung rund um die Uhr erforderlich wird, Sie diese aber nicht mehr alleine stemmen können, ist die sogenannte 24-Stunden-Pflege (Betreuung in häuslicher Gemeinschaft) eine hervorragende Alternative zum Pflegeheim. Hierbei zieht eine Betreuungskraft mit in den Haushalt ein, übernimmt grundpflegerische Aufgaben, die Haushaltsführung und die so wichtige Alltagsbegleitung. Dies ermöglicht dem Demenzkranken den Verbleib in seiner vertrauten Umgebung, was für die Orientierung und das seelische Wohlbefinden von unschätzbarem Wert ist.
Selbsthilfegruppen: Der Austausch mit anderen Betroffenen in Selbsthilfegruppen oder Angehörigen-Cafés ist extrem wertvoll. Hier erfahren Sie, dass Sie mit Ihren Gefühlen von Überforderung, Wut oder Trauer nicht alleine sind. Zudem erhalten Sie oft die besten praktischen Tipps von Menschen, die genau das Gleiche durchmachen wie Sie.


Vergessen Sie nicht sich selbst: Regelmäßige Auszeiten sind für Pflegende absolut essenziell.
Praktische Checklisten für den Pflegealltag
Um Ihnen den Alltag zu erleichtern, haben wir die wichtigsten Punkte in kompakten Checklisten für Sie zusammengefasst.
Checkliste: Kommunikation & Umgang
Habe ich Blickkontakt auf Augenhöhe hergestellt?
Spreche ich in kurzen, einfachen und klaren Sätzen?
Vermeide ich Diskussionen und Belehrungen?
Reagiere ich auf das Gefühl hinter der Aussage (Validation), statt auf die Fakten?
Bleibe ich bei Aggressionen ruhig und nehme das Verhalten nicht persönlich?
Nutze ich nonverbale Kommunikation (sanfte Berührungen, Lächeln)?
Checkliste: Sicherheit im Wohnraum
Sind alle Stolperfallen (Teppiche, Kabel, Türschwellen) entfernt?
Ist die Beleuchtung ausreichend hell und schattenfrei?
Gibt es nachts Orientierungslichter auf dem Weg zum Badezimmer?
Sind gefährliche Gegenstände (Reinigungsmittel, spitze Messer, Medikamente) sicher weggeschlossen?
Ist ein Hausnotruf (ggf. mit Sturzsensor und GPS) vorhanden und funktionsfähig?
Sind im Badezimmer rutschfeste Matten und Haltegriffe installiert?
Wurde geprüft, ob ein Barrierefreier Badumbau oder ein Treppenlift notwendig und förderfähig ist?
Checkliste: Finanzen & Organisation
Ist der aktuelle Pflegegrad beantragt und genehmigt?
Werden das Pflegegeld und der Entlastungsbetrag in voller Höhe abgerufen?
Ist die Pauschale für Pflegehilfsmittel (40 Euro) beantragt?
Liegen eine gültige Vorsorgevollmacht und Patientenverfügung vor?
Habe ich regelmäßige Entlastungszeiten (z.B. durch Tagespflege oder ambulante Dienste) für mich selbst fest eingeplant?
Zusammenfassung: Mit Liebe, Geduld und dem richtigen Wissen pflegen
Die Pflege eines an Demenz erkrankten Menschen ist ein Weg, der von vielen Höhen und Tiefen geprägt ist. Die Krankheit raubt Erinnerungen und Fähigkeiten, aber sie raubt niemals die emotionale Empfänglichkeit des Menschen. Menschen mit Demenz spüren bis zuletzt sehr genau, ob sie mit Liebe, Respekt und echter Zuwendung behandelt werden oder mit Ungeduld und Zwang.
Indem Sie die Prinzipien der wertschätzenden Kommunikation und der Validation anwenden, schaffen Sie eine Atmosphäre des Vertrauens. Eine feste Tagesstruktur, angepasste Ernährung und ein sicheres, barrierefreies Wohnumfeld minimieren Ängste und beugen herausforderndem Verhalten vor. Nutzen Sie Hilfsmittel wie den Hausnotruf oder den Treppenlift, um die Sicherheit im Alltag zu maximieren.
Vergessen Sie bei all der Fürsorge für Ihren Angehörigen niemals sich selbst. Das deutsche Pflegesystem bietet durch Pflegegeld, Entlastungsbeträge, Tagespflege und die Möglichkeit einer 24-Stunden-Pflege vielfältige Unterstützungsangebote. Nehmen Sie diese Hilfe ohne schlechtes Gewissen an. Nur wenn Sie selbst physisch und psychisch gesund bleiben, können Sie Ihrem geliebten Menschen die Geborgenheit und Sicherheit geben, die er auf seinem Weg mit der Demenz so dringend benötigt. Mit dem richtigen Wissen, einem starken Netzwerk und viel Empathie können Sie diese anspruchsvolle Lebensphase würdevoll und gemeinsam meistern.
Häufige Fragen zur Demenzpflege
Die wichtigsten Antworten für pflegende Angehörige auf einen Blick















