Diabetes mellitus Typ 2
Inhaltsverzeichnis
- Leitfaden für Senioren
- Definition Diabetes Typ 2
- Symptome im Alter
- Ursachen und Risiken
- Diagnose und Werte
- Folgeerkrankungen vermeiden
- Therapiestufen erklärt
- Ernährungstipps
- Gefahr Unterzuckerung
- Pflegegrad und Leistungen
- Häusliche Krankenpflege
- Hilfsmittel für Diabetiker
- Diabetischer Fuß
- Rechtliche Aspekte
- Handlungsempfehlung
- Häufige Fragen zu Diabetes im Alter
Diabetes mellitus Typ 2: Der umfassende Leitfaden für Senioren und Angehörige
Diabetes mellitus Typ 2 ist längst keine Randerscheinung mehr. In Deutschland leiden etwa 8,5 Millionen Menschen an dieser Stoffwechselerkrankung, wobei die Dunkelziffer deutlich höher geschätzt wird. Besonders in der Altersgruppe der über 65-Jährigen ist die Diagnose allgegenwärtig. Für Sie als Betroffene oder pflegende Angehörige ist es entscheidend, nicht nur die medizinischen Grundlagen zu verstehen, sondern vor allem zu wissen, wie sich die Krankheit auf den Alltag, die Pflege und die Lebensqualität auswirkt.
Dieser Artikel bietet Ihnen tiefgehende, fachlich fundierte Informationen, die über das Basiswissen hinausgehen. Wir beleuchten die spezifischen Herausforderungen im Alter, die Möglichkeiten der modernen Therapie und – für Sie besonders relevant – die Verknüpfung mit Leistungen der Pflegeversicherung und Hilfsmitteln.

Wissen schafft Sicherheit im täglichen Umgang mit Diabetes.
Was ist Diabetes mellitus Typ 2 genau?
Im Volksmund oft als "Alterszucker" verharmlost, ist Diabetes Typ 2 eine ernstzunehmende, chronische Stoffwechselerkrankung. Das Kernproblem ist nicht unbedingt ein Mangel an Insulin (wie beim Typ 1), sondern eine sogenannte Insulinresistenz.
Das Hormon Insulin, das in der Bauchspeicheldrüse produziert wird, fungiert als "Schlüssel", der den Körperzellen die Tür öffnet, damit Glukose (Zucker) aus dem Blut aufgenommen und in Energie umgewandelt werden kann. Beim Typ-2-Diabetes reagieren die Körperzellen jedoch zunehmend unempfindlich auf dieses Insulin. Der Schlüssel passt nicht mehr richtig ins Schloss.
Die Folgen dieses Mechanismus:
Die Bauchspeicheldrüse versucht zunächst, den Widerstand durch eine Überproduktion von Insulin zu kompensieren (Hyperinsulinämie).
Nach Jahren der Überlastung erschöpfen sich die insulinproduzierenden Zellen (Beta-Zellen).
Der Blutzuckerspiegel steigt dauerhaft an, da der Zucker im Blut verbleibt, anstatt in die Zellen zu gelangen.
Dieser dauerhaft erhöhte Blutzucker (Hyperglykämie) schädigt über Jahre hinweg Blutgefäße und Nerven, was zu den gefürchteten Folgeerkrankungen führt.

Symptome: Warum Diabetes im Alter oft übersehen wird
Die klassische Symptomatik, die wir aus Lehrbüchern kennen, tritt bei Senioren häufig nicht in dieser Deutlichkeit auf. Das macht die Diagnose tückisch. Während jüngere Patienten oft über starken Durst berichten, ist das Durstgefühl im Alter ohnehin physiologisch reduziert.
Achten Sie bei sich oder Ihren Angehörigen auf diese spezifischen Warnsignale:
Unspezifische Müdigkeit und Schwäche: Oft fälschlicherweise als "normale Alterserscheinung" abgetan.
Häufiges Wasserlassen (Polyurie): Auch nachts. Dies wird oft mit Prostata-Problemen oder Inkontinenz verwechselt.
Schlecht heilende Wunden: Besonders an den Beinen und Füßen. Kleine Kratzer entzünden sich schnell.
Sehstörungen: Verschwommenes Sehen, das schwankt.
Juckreiz: Häufig an trockener Haut oder im Genitalbereich (Pilzinfektionen).
Kognitive Veränderungen: Verwirrtheit oder Konzentrationsstörungen können durch starke Blutzuckerschwankungen ausgelöst werden und ähneln einer beginnenden Demenz.
Da diese Symptome schleichend auftreten, vergehen oft Jahre bis zur Diagnose. Wir empfehlen daher ab dem 45. Lebensjahr – und bei Senioren zwingend – ein jährliches Screening beim Hausarzt.

Müdigkeit wird oft fälschlich als Alterserscheinung abgetan.

Regelmäßige Gesundheitschecks decken schleichende Symptome auf.
Ursachen und Risikofaktoren
Die Entstehung von Diabetes Typ 2 ist ein komplexes Zusammenspiel aus genetischer Veranlagung und Lebensstilfaktoren. Es ist wichtig zu verstehen, dass niemand "Schuld" an seiner Erkrankung hat, aber der Lebensstil einen massiven Einfluss auf den Verlauf nimmt.
Die wichtigsten Risikofaktoren:
Übergewicht (Adipositas): Besonders das viszerale Bauchfett produziert Botenstoffe, die die Insulinwirkung hemmen.
Bewegungsmangel: Muskeln sind die größten Zuckerverbraucher im Körper. Werden sie wenig genutzt, bleibt der Zucker im Blut.
Ernährung: Eine hohe Zufuhr von schnell verfügbaren Kohlenhydraten (Zucker, Weißmehl) und gesättigten Fetten belastet den Stoffwechsel.
Genetik: Wenn Eltern oder Geschwister betroffen sind, steigt das eigene Risiko signifikant.
Alter: Der Stoffwechsel verlangsamt sich natürlich, was die Insulinresistenz begünstigt.

Bewegung ist ein wichtiger Baustein der Vorbeugung.
Diagnose: Welche Werte sind entscheidend?
Die Diagnose erfolgt durch eine Blutuntersuchung. Ein einmalig erhöhter Wert reicht hierbei nicht aus. Die wichtigsten Laborparameter sind:
Nüchternblutzucker: Gemessen morgens vor dem Frühstück. Ein Wert von ≥ 126 mg/dl (7,0 mmol/l) an zwei verschiedenen Tagen bestätigt den Diabetes.
HbA1c-Wert (Langzeitblutzucker): Dieser Wert ist das "Gedächtnis" des Blutzuckers der letzten 8 bis 12 Wochen. Ein HbA1c-Wert von ≥ 6,5 % (48 mmol/mol) gilt als diagnostisch für Diabetes.
Gelegenheitsblutzucker: Ein Wert von ≥ 200 mg/dl (11,1 mmol/l) bei Vorliegen typischer Symptome.
Wichtig für Senioren: Bei älteren Menschen, insbesondere bei Hochbetagten oder Pflegebedürftigen, werden die Zielwerte oft individueller gesteckt. Ein zu streng eingestellter Blutzucker erhöht das Risiko für gefährliche Unterzuckerungen (Hypoglykämien), die Stürze und Knochenbrüche verursachen können. Sprechen Sie mit dem Arzt über den persönlichen "Wohlfühl-Zielwert".

Folgeerkrankungen: Das Risiko minimieren
Ein dauerhaft schlecht eingestellter Diabetes ist systemisch destruktiv. Er greift die großen Blutgefäße (Makroangiopathie) und die kleinen Blutgefäße (Mikroangiopathie) an.
Die häufigsten Komplikationen im Detail:
Diabetische Retinopathie (Augen): Schädigung der Netzhautgefäße. Ohne Behandlung droht Erblindung. Regelmäßige augenärztliche Kontrollen sind Pflicht.
Diabetische Nephropathie (Nieren): Die Filterfunktion der Nieren lässt nach. Im schlimmsten Fall führt dies zur Dialysepflicht.
Diabetische Neuropathie (Nerven): Nervenschädigungen, die sich oft durch Taubheitsgefühle, Kribbeln ("Ameisenlaufen") oder brennende Schmerzen in den Füßen bemerkbar machen.
Diabetisches Fußsyndrom (DFS): Durch die Kombination aus Durchblutungsstörungen und Nervenschäden werden Verletzungen am Fuß nicht gespürt. Dies führt zu tiefen Wunden, die extrem schlecht heilen.
Herz-Kreislauf-Erkrankungen: Das Risiko für Herzinfarkt und Schlaganfall ist bei Diabetikern um ein Vielfaches erhöht.

Regelmäßige Kontrollen schützen vor Spätschäden.
Therapie: Das Stufenschema der Behandlung
Die Therapie des Typ-2-Diabetes folgt in Deutschland einem klaren Stufenplan, der in den Nationalen Versorgungsleitlinien (NVL) festgelegt ist. Ziel ist nicht immer die sofortige Medikamentengabe.
Stufe 1: Basistherapie (Lebensstiländerung)
Dies ist das Fundament. Schulungen zu Ernährung und Bewegung, Gewichtsreduktion und Rauchstopp. Oft kann hierdurch der HbA1c-Wert bereits signifikant gesenkt werden.
Stufe 2: Monotherapie (Ein Medikament)
Reicht die Basistherapie nicht aus, wird meist Metformin verschrieben. Es verbessert die Insulinwirkung und hemmt die Zuckerneubildung in der Leber.
Achtung bei Senioren: Metformin darf bei stark eingeschränkter Nierenfunktion nicht gegeben werden. Hier gibt es moderne Alternativen wie DPP-4-Hemmer oder SGLT-2-Hemmer.
Stufe 3: Kombinationstherapie
Kombination von zwei oder mehr oralen Antidiabetika oder die Hinzunahme von Insulin, wenn ein Medikament allein nicht reicht.
Stufe 4: Intensivierte Insulintherapie
Wenn Tabletten nicht mehr wirken, muss Insulin gespritzt werden. Dies kann als Basisinsulin (nur einmal täglich) oder als intensivierte Therapie (zu den Mahlzeiten) erfolgen.

Moderne Hilfsmittel erleichtern die tägliche Therapie.
Ernährung im Alter: Genuss statt Verzicht
Die moderne Diabetes-Ernährung hat nichts mehr mit den strikten "Diät-Produkten" von früher zu tun. Diese sind übrigens seit Jahren im Handel nicht mehr als solche deklariert, da sie keinen medizinischen Nutzen boten. Es geht heute um eine ausgewogene Mischkost.
Praktische Ernährungstipps für den Alltag:
Komplexe Kohlenhydrate bevorzugen: Vollkornprodukte, Hülsenfrüchte und Gemüse lassen den Blutzucker langsamer ansteigen als Weißbrot oder süßes Gebäck.
Fettqualität beachten: Pflanzliche Öle (Rapsöl, Olivenöl) sind tierischen Fetten vorzuziehen.
Getränke: Wasser und ungesüßte Tees sind ideal. Fruchtsäfte enthalten sehr viel Fruchtzucker und sollten nur stark verdünnt (Schorle) getrunken werden.
Regelmäßigkeit: Für Senioren, die Insulin spritzen, sind regelmäßige Mahlzeiten wichtig, um Unterzuckerungen zu vermeiden.
Hafertage: Ein alter, aber sehr effektiver Ansatz sind sogenannte Hafertage (1-2 Tage, an denen fast ausschließlich Haferbrei gegessen wird). Dies kann die Insulinresistenz kurzzeitig durchbrechen.

Gesunde Ernährung bedeutet Lebensqualität, nicht Verzicht.
Gefahr Unterzuckerung (Hypoglykämie)
Für ältere Menschen ist die Unterzuckerung (Blutzucker unter 70 mg/dl bzw. 3,9 mmol/l) oft gefährlicher als ein leicht erhöhter Wert. Durch die Unterversorgung des Gehirns mit Glukose steigt die Sturzgefahr drastisch an.
Symptome einer Hypoglykämie:
Zittern und Herzrasen
Kalter Schweiß
Heißhunger
Plötzliche Verwirrtheit oder Aggressivität
Sehstörungen
Was tun im Notfall?
Senioren sollten immer "schnelle Kohlenhydrate" griffbereit haben. Ideal sind Traubenzuckerplättchen (mindestens 2-4 Stück) oder ein Glas Cola/Limonade (kein Light-Produkt!). Nach der Akuthilfe sollte eine langkettige Kohlenhydratquelle (z.B. eine Scheibe Brot) gegessen werden, um den Spiegel stabil zu halten.
Tipp für Angehörige: Ein Hausnotruf-System kann Leben retten, wenn ein Diabetiker aufgrund einer Unterzuckerung stürzt und nicht mehr selbstständig aufstehen oder telefonieren kann.

Schnelle Hilfe ist bei Unterzuckerung entscheidend.
Diabetes und Pflege: Was steht Ihnen zu?
Diabetes mellitus allein begründet noch keinen Pflegegrad. Jedoch führen die Folgen des Diabetes und der Hilfebedarf bei der Therapie oft zu einer Einstufung in einen Pflegegrad. Hierbei ist das Neue Begutachtungsassessment (NBA) entscheidend, das den Grad der Selbstständigkeit prüft.
Relevante Aspekte für den Pflegegrad:
Modul 5 (Umgang mit krankheits- und therapiebedingten Anforderungen): Kann der Senior seinen Blutzucker selbst messen? Kann er die Insulindosis berechnen und spritzen? Benötigt er Hilfe bei der Medikamenteneinnahme?
Körperpflege: Benötigt der Betroffene Hilfe bei der Fußpflege (aufgrund von Unbeweglichkeit oder Sehschwäche)?
Mobilität: Liegen Einschränkungen durch Polyneuropathie oder Amputationen vor?
Wenn diese Fähigkeiten eingeschränkt sind, haben Sie gute Chancen auf einen Pflegegrad (1 bis 5). Mit einem Pflegegrad 2 stehen Ihnen beispielsweise 316 Euro Pflegegeld (bei häuslicher Pflege durch Angehörige) oder 724 Euro Pflegesachleistung (für den Pflegedienst) pro Monat zu.

Häusliche Krankenpflege (Behandlungspflege nach SGB V)
Ein extrem wichtiger Punkt, der oft vergessen wird: Auch ohne Pflegegrad kann ein Arzt häusliche Krankenpflege verordnen. Wenn ein Senior geistig oder körperlich nicht mehr in der Lage ist, sich selbst Insulin zu spritzen oder den Blutzucker zu messen, und kein Angehöriger im Haushalt dies übernehmen kann, zahlt die Krankenkasse einen Pflegedienst.
Dies fällt unter die Behandlungspflege. Der Pflegedienst kommt dann beispielsweise morgens und abends nur zum Spritzen und zur Medikamentengabe. Dies belastet nicht das Budget der Pflegeversicherung, sondern wird von der Krankenversicherung getragen.

Professionelle Unterstützung entlastet Angehörige und sichert die Versorgung.
Wichtige Hilfsmittel für Diabetiker
Die Versorgung mit Hilfsmitteln ist essenziell, um die Lebensqualität zu erhalten. Viele dieser Hilfsmittel werden von der Krankenkasse übernommen, wenn ein Rezept vorliegt.
1. Blutzuckermessgeräte und Sensoren
Klassische Messgeräte mit Teststreifen sind Standard. Immer häufiger werden jedoch FGM-Systeme (Flash Glucose Monitoring) oder CGM-Systeme (Continuous Glucose Monitoring) genehmigt. Dabei trägt der Patient einen Sensor am Oberarm, der die Gewebeflüssigkeit misst. Das lästige Fingerstechen entfällt – ein riesiger Vorteil für Senioren mit empfindlichen Fingerkuppen.
2. Orthopädische Schuhe und Einlagen
Zur Vermeidung des diabetischen Fußsyndroms sind druckentlastende Schuhe oft notwendig. Diabetesschutzschuhe bieten extra viel Platz und haben keine drückenden Innennähte.
3. Pflegehilfsmittel zum Verbrauch
Ab Pflegegrad 1 haben Sie Anspruch auf Pflegehilfsmittel im Wert von bis zu 40 Euro pro Monat. Dazu gehören Einmalhandschuhe (wichtig für pflegende Angehörige beim Spritzen oder bei der Wundversorgung) und Händedesinfektionsmittel. Dies muss bei der Pflegekasse beantragt werden.
4. Sehhilfen
Spezielle Leselupen oder Bildschirmlesegeräte können bei diabetischer Retinopathie notwendig werden, um Werte ablesen oder Medikamentenbeipackzettel entziffern zu können.
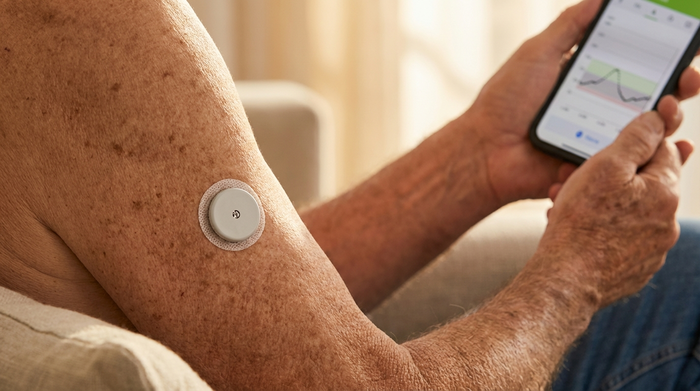
Sensoren machen das Messen schmerzfrei und einfach.
Der Diabetische Fuß: Prävention und Podologie
Füße von Diabetikern brauchen tägliche Aufmerksamkeit. Da das Schmerzempfinden oft fehlt, werden Blasen oder kleine Steine im Schuh nicht bemerkt.
Checkliste für die tägliche Fußpflege:
Füße täglich mit einem Handspiegel (oder durch Angehörige) auf Risse, Blasen oder Druckstellen kontrollieren.
Füße täglich waschen (Wasser nicht heißer als 37 Grad!), aber nicht lange einweichen.
Zehenzwischenräume penibel abtrocknen (Pilzgefahr!), aber nicht eincremen.
Den Rest des Fußes gut eincremen (harnstoffhaltige Cremes sind ideal).
Niemals scharfe Gegenstände, Hühneraugenpflaster oder Nagelscheren verwenden. Verletzungsgefahr!
Feilen Sie die Nägel, statt sie zu schneiden.
Medizinische Fußpflege (Podologie):
Bei einem diagnostizierten Diabetischen Fußsyndrom (Neuropathie oder Angiopathie) übernimmt die Krankenkasse die Kosten für die medizinische Fußpflege beim Podologen. Lassen Sie sich hierfür eine Heilmittelverordnung vom Arzt ausstellen.
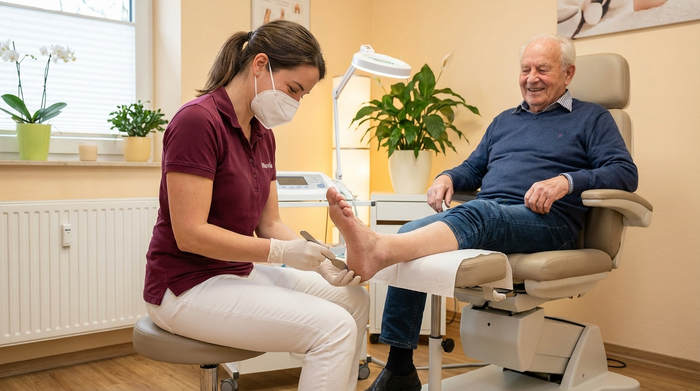
Professionelle Fußpflege beugt Verletzungen vor.
Rechtliches: Führerschein und Schwerbehindertenausweis
Autofahren:
Grundsätzlich dürfen Diabetiker Auto fahren. Einschränkungen gibt es bei häufigen schweren Unterzuckerungen oder einer Wahrnehmungsstörung für Unterzuckerungen ("Hypoglykämie-Wahrnehmungsstörung"). Es besteht die Pflicht, vor Fahrtantritt den Blutzucker zu messen und Traubenzucker im Auto griffbereit zu haben.
Schwerbehindertenausweis:
Diabetes kann zu einer Anerkennung als Schwerbehinderung führen. Der Grad der Behinderung (GdB) hängt jedoch nicht von der Diagnose ab, sondern vom Therapieaufwand und der Einstellungsqualität.
Wer nur Tabletten nimmt, erhält meist keinen hohen GdB (0-10).
Wer Insulin spritzt und seinen Alltag gravierend anpassen muss, kann einen GdB von bis zu 50 erhalten, was den "Schwerbehindertenstatus" bedeutet (Steuervorteile, Kündigungsschutz).
Wer benötigt den Pflegedienst?
Zusammenfassung und Handlungsempfehlung
Diabetes mellitus Typ 2 im Alter ist eine Herausforderung, aber mit der richtigen Strategie gut kontrollierbar. Der Schlüssel liegt in der Kombination aus medizinischer Überwachung, angepasstem Lebensstil und der Nutzung aller verfügbaren Unterstützungsleistungen.
Ihre nächsten Schritte:
Überprüfen Sie den HbA1c-Zielwert gemeinsam mit dem Hausarzt – ist er altersgerecht?
Beantragen Sie bei Bedarf einen Pflegegrad, um finanzielle Unterstützung und Sachleistungen zu erhalten.
Nutzen Sie die podologische Komplexbehandlung, wenn Nervenschäden an den Füßen vorliegen.
Prüfen Sie den Anspruch auf kostenfreie Pflegehilfsmittel (40-Euro-Pauschale).
Sorgen Sie für Sicherheit durch ein Hausnotruf-System, falls Unterzuckerungen auftreten könnten.
Nehmen Sie den Diabetes ernst, aber lassen Sie nicht zu, dass er Ihr Leben bestimmt. Mit den modernen Hilfsmitteln und den Leistungen der Pflegeversicherung können Sie auch mit Diabetes Typ 2 ein sicheres und erfülltes Leben im Alter führen.
Für weitere Informationen empfehlen wir die offizielle Seite des Bundesministeriums für Gesundheit: Bundesministerium für Gesundheit - Diabetes.
Gratis Pflegehilfsmittel
Erhalten Sie monatlich zuzahlungsfreie Pflegehilfsmittel (z.B. Desinfektionsmittel, Handschuhe) im Wert von 40€ – ideal für die diabetische Fußpflege.
Jetzt kostenlos bestellen
Häufige Fragen zu Diabetes im Alter
Wichtige Antworten für Senioren und Angehörige














