Gürtelrose (Herpes Zoster): Ansteckungsgefahr und Schmerzbehandlung
Inhaltsverzeichnis
- Einleitung und Ursachen
- Das Varicella-Zoster-Virus
- Symptome und Phasen
- Ansteckungsgefahr und Risiken
- Medizinische Behandlung
- Schmerzmanagement
- Post-Zoster-Neuralgie
- Pflege der Haut
- Impfung und Prävention
- Sonderformen am Kopf
- Psychologische Aspekte
- Pflegeeinstufung
- Zusammenfassung
- Häufige Fragen zu Gürtelrose
Einleitung: Wenn der eigene Körper zum Gegner wird
Es beginnt oft harmlos: Ein leichtes Kribbeln am Rumpf, eine Berührungsempfindlichkeit an der Schulter oder ein unerklärliches Brennen im Gesicht. Doch für viele Senioren entwickelt sich aus diesen unscheinbaren Vorzeichen eine der schmerzhaftesten Erkrankungen, die wir in der Altersmedizin kennen: die Gürtelrose, medizinisch als Herpes Zoster bezeichnet. Wenn Sie oder ein pflegebedürftiger Angehöriger plötzlich unter einem bandförmigen Ausschlag und stechenden Nervenschmerzen leiden, zählt jede Stunde. Die sogenannte 72-Stunden-Regel ist hierbei entscheidend für den Behandlungserfolg und die Vermeidung langfristiger Komplikationen.
Gürtelrose ist keine klassische "neue" Infektion, sondern ein Echo aus der Vergangenheit. Das Virus, das einst in der Kindheit die Windpocken auslöste, hat jahrzehntelang in den Nervenknoten geschlafen. Mit zunehmendem Alter, wenn das Immunsystem schwächer wird – ein Prozess, den Mediziner als Immunseneszenz bezeichnen –, wittert der Erreger seine Chance. Er reaktiviert sich und wandert entlang der Nervenbahnen zurück zur Haut.
In diesem umfassenden Ratgeber erfahren Sie alles, was Sie als Betroffener oder pflegender Angehöriger wissen müssen. Wir klären die drängende Frage der Ansteckungsgefahr für Enkelkinder, analysieren die effektivsten Strategien der Schmerzbehandlung und geben Ihnen einen konkreten Leitfaden für die Pflege der betroffenen Hautpartien an die Hand.
Das Varicella-Zoster-Virus: Ein schlafender Feind
Um die Krankheit zu verstehen und richtig zu behandeln, muss man ihren Ursprung kennen. Der Verursacher ist das Varicella-Zoster-Virus (VZV). Wer als Kind die Windpocken hatte – und das betrifft in der Generation der über 50-Jährigen fast 95 Prozent der Bevölkerung –, trägt dieses Virus lebenslang in sich. Nach dem Abklingen der Windpocken wird das Virus nicht vom Körper eliminiert, sondern zieht sich in die sogenannten Spinalganglien (Nervenknoten entlang der Wirbelsäule) oder die Hirnnerven zurück.
Dort verharrt es in einem Ruhezustand (Latenz). Das Immunsystem hält das Virus normalerweise in Schach. Doch verschiedene Faktoren können diesen Schutzwall brüchig machen:
Natürliche Alterung: Ab dem 50. Lebensjahr, und besonders ab dem 60., lässt die spezifische Abwehrkraft gegen VZV nach.
Stress und psychische Belastung: Anhaltender Stress schwächt die Immunabwehr massiv.
Krankheiten und Medikamente: Diabetes mellitus, Krebserkrankungen oder die Einnahme von Immunsuppressiva (z.B. nach Transplantationen oder bei Rheuma) begünstigen eine Reaktivierung.
UV-Strahlung: Starke Sonneneinstrahlung kann das Immunsystem der Haut lokal schwächen und einen Ausbruch triggern.
Sobald das Virus reaktiviert ist, vermehrt es sich und wandert entlang des betroffenen Nervs nach außen zur Haut. Da Nerven den Körper in bestimmten Segmenten (Dermatomen) versorgen, tritt der Ausschlag meist halbseitig und gürtelförmig auf – daher der Name Gürtelrose.
Symptome und Warnsignale: Die Phasen der Erkrankung
Eine Gürtelrose verläuft typischerweise in Phasen. Das Erkennen der frühen Warnsignale ist für eine effektive Schmerztherapie essenziell.
1. Die Prodromalphase (Vorläuferstadium)
Noch bevor etwas auf der Haut zu sehen ist, spüren Betroffene oft 3 bis 5 Tage lang unspezifische Symptome. Dazu gehören allgemeines Krankheitsgefühl, leichtes Fieber und Müdigkeit. Charakteristisch sind jedoch Missempfindungen im betroffenen Hautareal: Brennen, Jucken, oder ein stechender Schmerz, der oft fälschlicherweise als Rückenschmerzen, Herzinfarkt (bei Befall im Brustbereich) oder Nierenkolik interpretiert wird.
2. Die Eruptionsphase (Akutphase)
Es folgt der typische Hautausschlag (Exanthem). Zunächst bilden sich Rötungen und kleine Knötchen, die sich innerhalb von 12 bis 24 Stunden zu gruppierten Bläschen entwickeln. Diese sind mit einer klaren, virushaltigen Flüssigkeit gefüllt. Der Ausschlag beschränkt sich fast immer strikt auf eine Körperhälfte und endet abrupt an der Mittellinie des Körpers. Begleitet wird dies von oft massiven neuropathischen Schmerzen (Nervenschmerzen).
3. Die Läsionsphase (Abheilung)
Nach etwa 2 bis 4 Tagen trübt sich der Bläscheninhalt ein, die Bläschen platzen auf oder trocknen ein und verkrusten. Diese Krusten fallen nach 2 bis 3 Wochen ab. Bei schwerem Verlauf oder geschwächter Immunabwehr können Narben oder Pigmentstörungen zurückbleiben.
Sonderform: Zoster sine herpete
Besonders tückisch ist der "Zoster ohne Herpes". Hierbei treten starke Nervenschmerzen im Versorgungsgebiet eines Nervs auf, aber der typische Hautausschlag bleibt aus. Dies erschwert die Diagnose erheblich und führt oft zu einer verzögerten Behandlung.

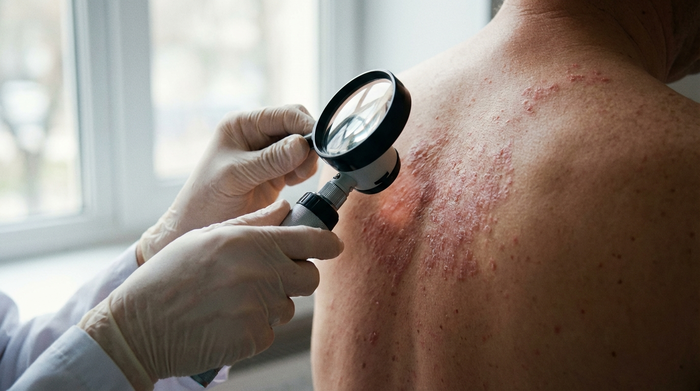

Erste Warnsignale sind oft unspezifische Schmerzen
Ansteckungsgefahr: Fakten für Großeltern und Pflegende
Ein häufiges Missverständnis führt zu großer Verunsicherung: "Kann ich jemanden mit meiner Gürtelrose anstecken?" Die Antwort ist differenziert zu betrachten. Anders als bei den Windpocken, die extrem leicht über die Luft (aerogen) übertragen werden, ist die Gürtelrose weniger ansteckend, aber keinesfalls harmlos.
Der Übertragungsweg: Schmierinfektion
Die Viren befinden sich ausschließlich in der Flüssigkeit der Bläschen. Eine Ansteckung erfolgt primär durch direkten Kontakt mit diesem Bläscheninhalt (Schmierinfektion). Solange die Bläschen noch nicht aufgetreten sind oder wenn sie bereits vollständig verkrustet sind, geht von dem Patienten in der Regel keine Ansteckungsgefahr aus.
Wer ist gefährdet?
Wichtig zu verstehen ist: Wer sich bei einem Gürtelrose-Patienten ansteckt, bekommt keine Gürtelrose, sondern die Windpocken (Varizellen). Dies betrifft nur Personen, die:
Noch nie Windpocken hatten.
Nicht gegen Windpocken geimpft sind.
Risikogruppen und Kontaktverbote
Für Senioren mit Gürtelrose bedeutet dies im Umgang mit der Familie:
Säuglinge und Kleinkinder: Wenn die Enkel noch keine Windpocken hatten und noch nicht geimpft sind (die STIKO empfiehlt die Impfung ab dem 11. Lebensmonat), sollte der direkte Kontakt vermieden werden.
Schwangere: Hier ist absolute Vorsicht geboten. Eine Windpocken-Infektion in der Schwangerschaft kann schwere Missbildungen beim Ungeborenen verursachen (Fetales Varizellensyndrom) oder lebensbedrohlich für die Mutter sein. Schwangere ohne Immunität dürfen keinen Kontakt zu Gürtelrose-Patienten haben.
Immunsupprimierte Personen: Menschen mit Krebs, HIV oder nach Organtransplantationen sind hochgefährdet.
Praxistipp für den Alltag:
Wenn der Ausschlag an einer durch Kleidung gut bedeckbaren Stelle (z.B. Rumpf) liegt, ist das Ansteckungsrisiko bei normalem sozialem Kontakt (Händeschütteln, Gespräch) minimal, solange Sie sich nach dem Berühren der betroffenen Stelle (z.B. beim Verbandswechsel) gründlich die Hände waschen und desinfizieren. Offene Bläschen sollten immer mit einem sterilen Verband abgedeckt sein.

Vorsicht bei Kontakt zu ungeimpften Enkelkindern

Händehygiene schützt Ihre Angehörigen vor Ansteckung
Medizinische Behandlung: Die 72-Stunden-Regel
Bei Verdacht auf Gürtelrose sollten Sie sofort einen Arzt aufsuchen. Der Hausarzt oder Dermatologe sind die ersten Ansprechpartner. Bei Befall des Gesichts, insbesondere der Augen- oder Ohrenregion, ist der sofortige Gang zum Augenarzt (Ophthalmologen) oder HNO-Arzt zwingend erforderlich, da hier Blindheit oder dauerhafte Gesichtslähmungen drohen.
Die antivirale Therapie
Das Ziel der Behandlung ist es, die Vermehrung der Viren zu stoppen, die Abheilung zu beschleunigen und vor allem die Dauer der Schmerzen zu verkürzen. Hierfür werden Virostatika eingesetzt. Gängige Wirkstoffe sind:
Aciclovir
Valaciclovir
Brivudin
Famciclovir
WICHTIG: Diese Medikamente wirken am besten, wenn sie innerhalb von 72 Stunden nach Auftreten der ersten Hautveränderungen eingenommen werden. Je früher die Therapie beginnt, desto geringer ist das Risiko für Komplikationen. Bei Patienten über 50 Jahren, bei Befall im Kopf-Hals-Bereich oder bei schwerem Krankheitsbild wird die antivirale Therapie standardmäßig empfohlen.
Achtung bei Brivudin: Dieser Wirkstoff darf keinesfalls eingenommen werden, wenn der Patient zeitgleich oder kurz zuvor bestimmte Chemotherapeutika (5-Fluorouracil und verwandte Substanzen) erhalten hat. Dies kann zu tödlichen Wechselwirkungen führen. Informieren Sie Ihren Arzt immer über alle Medikamente, die Sie einnehmen.
Schmerzmanagement: Mehr als nur "eine Tablette nehmen"
Der Schmerz bei Herpes Zoster ist neuropathisch, das heißt, er entsteht durch die Schädigung der Nervenfasern selbst. Herkömmliche Schmerzmittel wie Paracetamol oder Ibuprofen wirken hier oft nur unzureichend. Ein aggressives Schmerzmanagement ist jedoch notwendig, um zu verhindern, dass sich ein "Schmerzgedächtnis" bildet.
Das WHO-Stufenschema wird oft angepasst angewendet:
Leichte Schmerzen: Nicht-opioide Analgetika (z.B. Ibuprofen, Metamizol/Novalgin).
Mittelstarke bis starke Schmerzen: Schwache bis starke Opioide (z.B. Tramadol, Tilidin, Oxycodon).
Co-Analgetika (Entscheidend bei Nervenschmerzen): Medikamente, die ursprünglich für Epilepsie oder Depressionen entwickelt wurden, zeigen bei Nervenschmerzen hervorragende Wirkung, da sie die Reizweiterleitung der geschädigten Nerven dämpfen. Dazu gehören Gabapentin, Pregabalin oder trizyklische Antidepressiva wie Amitriptylin.
Viele Senioren scheuen sich vor der Einnahme von Antidepressiva oder Antikonvulsiva. Hier ist Aufklärung wichtig: In diesem Kontext dienen diese Mittel rein der Schmerzdistanzierung und Nervenberuhigung, nicht der Behandlung einer psychischen Erkrankung.

Spezielle Schmerzmittel lindern Nervenschmerzen effektiv
Die gefürchtete Komplikation: Post-Zoster-Neuralgie (PZN)
Während der Hautausschlag meist nach 2 bis 4 Wochen abheilt, bleiben bei etwa 10 bis 20 Prozent der Patienten die Schmerzen bestehen. Wenn die Schmerzen länger als drei Monate nach Abheilen des Ausschlags andauern, spricht man von einer Post-Zoster-Neuralgie (PZN) oder postherpetischen Neuralgie.
Das Risiko für eine PZN steigt mit dem Alter drastisch an. Bei über 70-Jährigen entwickelt fast jeder Zweite nach einer Gürtelrose diese chronische Schmerzkrankheit. Die Schmerzen können brennend, bohrend oder einschießend sein und die Lebensqualität massiv einschränken. Oft ist schon das bloße Aufliegen von Kleidung auf der Haut unerträglich (Allodynie).
Behandlung der PZN:
Hier sind Geduld und eine multimodale Therapie gefragt. Neben den oben genannten Medikamenten kommen auch lokale Verfahren zum Einsatz:
Lidocain-Pflaster: Diese werden direkt auf das schmerzende Areal geklebt und betäuben die oberflächlichen Nervenenden.
Capsaicin-Pflaster (hochdosiert): Ein Extrakt aus Chilischoten, der die Schmerzrezeptoren zunächst überreizt und dann für längere Zeit unempfindlich macht. Diese Behandlung wird meist in Schmerzambulanzen durchgeführt.
TENS (Transkutane Elektrische Nervenstimulation): Eine sanfte Reizstromtherapie, die Patienten oft selbst zu Hause anwenden können.
Pflege der betroffenen Hautpartien: Do's and Don'ts
Die richtige Pflege der Haut unterstützt den Heilungsprozess und lindert den Juckreiz. Hier gibt es jedoch veraltete Hausmittel, die mehr schaden als nutzen.
Was Sie tun sollten:
Austrocknende Maßnahmen im Bläschenstadium: Solange die Bläschen gefüllt sind, helfen austrocknende und antiseptische Lösungen oder Lotionen (z.B. Zinkschüttelmixtur, Lotio alba). Sie nehmen den Juckreiz und fördern die Verkrustung.
Sterile Abdeckung: Nutzen Sie nicht-verklebende Wundauflagen, um die Kleidung vor Verschmutzung zu schützen und die Ansteckungsgefahr zu minimieren.
Kühle Umschläge: Feuchte, kühle Umschläge (z.B. mit Schwarztee oder Kochsalzlösung) können in der akuten Phase lindernd wirken. Achten Sie darauf, die Tücher nach Gebrauch bei mindestens 60 Grad zu waschen.
Was Sie vermeiden sollten:
Puder: Puder verklebt mit dem Wundsekret zu Krümeln, die Nährboden für Bakterien sind und beim Entfernen die Wunde aufreißen können.
Fettige Salben: In der akuten Bläschenphase dürfen keine fettigen Cremes oder Salben aufgetragen werden. Sie schließen die Hitze und Feuchtigkeit ein (Okklusionseffekt) und begünstigen bakterielle Superinfektionen. Fettpflege ist erst sinnvoll, wenn die Krusten abgefallen sind, um die Narbenpflege zu unterstützen.
Kratzen: Auch wenn es schwerfällt – Kratzen kann zu Narbenbildung und bakteriellen Entzündungen führen. Baumwollhandschuhe in der Nacht können unbewusstes Kratzen verhindern.
Kleidungstipps:
Tragen Sie weiche, luftige Kleidung aus glatten Naturfasern wie Baumwolle oder Seide. Wolle oder synthetische Stoffe können die empfindliche Haut zusätzlich reizen. Waschen Sie Kleidung, die mit den Bläschen in Kontakt kam, bei mindestens 60 Grad.

Kühle Umschläge lindern den akuten Juckreiz

Luftige Kleidung verhindert Reizung der Haut
Prävention: Die Gürtelrose-Impfung (Shingrix)
Die beste Behandlung ist die Vorbeugung. Seit 2018 empfiehlt die Ständige Impfkommission (STIKO) in Deutschland einen neuen Totimpfstoff (Shingrix) zur Prävention von Herpes Zoster und der Post-Zoster-Neuralgie.
Wer sollte sich impfen lassen?
Alle Personen ab 60 Jahren.
Personen ab 50 Jahren mit einer Grunderkrankung (z.B. Diabetes, Rheuma, COPD, chronische Nierenerkrankungen) oder Immunschwäche.
Das Impfschema:
Es sind zwei Impfdosen im Abstand von 2 bis 6 Monaten erforderlich. Der Impfschutz ist sehr hoch: Er verhindert über 90% der Erkrankungen bei über 50-Jährigen und reduziert auch bei den wenigen, die dennoch erkranken, das Risiko für schwere Schmerzen und PZN drastisch.
Kostenübernahme:
Für die oben genannten Zielgruppen ist die Impfung eine Pflichtleistung der gesetzlichen Krankenkassen. Sie müssen die Kosten nicht selbst tragen.
Nebenwirkungen:
Da es sich um einen hochwirksamen Impfstoff mit Wirkverstärker handelt, sind lokale Reaktionen (Schmerzen an der Einstichstelle, Rötung) sowie grippeähnliche Symptome für 1 bis 2 Tage häufig. Dies ist ein Zeichen, dass sich das Immunsystem mit dem Impfstoff auseinandersetzt.
Hinweis: Auch wer bereits eine Gürtelrose hatte, kann und sollte sich impfen lassen, um einem erneuten Ausbruch (Rezidiv) vorzubeugen. Die Impfung sollte erfolgen, sobald die akuten Symptome der Erkrankung vollständig abgeklungen sind.

Die Impfung bietet hohen Schutz vor Gürtelrose
Sonderformen: Zoster Ophthalmicus und Zoster Oticus
Wenn die Gürtelrose den Kopfbereich betrifft, ist höchste Alarmstufe angesagt.
Zoster Ophthalmicus (Auge):
Hier ist der erste Ast des Trigeminusnervs betroffen. Der Ausschlag zeigt sich an Stirn, Nasenrücken und Oberlid. Gefahr: Die Hornhaut kann vernarben, was zur Erblindung führen kann. Zudem können sich Regenbogenhaut und Sehnerv entzünden. Ein typisches Warnzeichen ist das sogenannte Hutchinson-Zeichen: Bläschen auf der Nasenspitze oder dem Nasenrücken.
Zoster Oticus (Ohr):
Hier sind Gesichtsnerven und der Hörnerv betroffen. Symptome sind Ohrenschmerzen, Bläschen im Gehörgang oder auf dem Trommelfell, Hörminderung, Schwindel und oft eine halbseitige Gesichtslähmung (Fazialisparese). Unbehandelt können Taubheit und dauerhafte Lähmungen zurückbleiben.
Bei beiden Formen ist oft eine stationäre Aufnahme im Krankenhaus zur intravenösen antiviralen Therapie (Infusionen) notwendig.
Psychologische Aspekte und Stressmanagement
Gürtelrose ist oft ein Signal des Körpers: "Es ist zu viel." Psychischer Stress ist ein Haupttrigger für den Ausbruch. Gleichzeitig verursacht die Erkrankung selbst durch die starken Schmerzen und den sichtbaren Ausschlag massiven Stress, Angst und soziale Isolation. Ein Teufelskreis.
Für Angehörige bedeutet dies: Seien Sie geduldig. Chronische Schmerzen verändern die Persönlichkeit, machen reizbar und depressiv. Bieten Sie nicht nur praktische Hilfe, sondern auch emotionale Unterstützung an. Entspannungsverfahren wie Progressive Muskelentspannung oder Autogenes Training können – sobald die akuten Schmerzen es zulassen – helfen, das Stresslevel zu senken und das Schmerzempfinden positiv zu beeinflussen.

Entspannung hilft, Schmerzen besser zu bewältigen
Relevanz für die Pflegeeinstufung
Eine akute Gürtelrose allein begründet in der Regel keinen dauerhaften Pflegegrad. Führt jedoch eine schwere Post-Zoster-Neuralgie zu dauerhaften Einschränkungen (z.B. Unfähigkeit, sich selbst zu waschen oder anzuziehen aufgrund von Schmerzen, Depressionen, Immobilität), kann dies bei der Begutachtung durch den Medizinischen Dienst (MD) relevant sein.
Bei PflegeHelfer24 erleben wir oft, dass eine solche Erkrankung "der Tropfen ist, der das Fass zum Überlaufen bringt". Wenn ein Senior bereits leicht eingeschränkt war, kann die wochenlange Schwächung durch Gürtelrose dazu führen, dass dauerhafte Hilfe im Haushalt oder bei der Körperpflege notwendig wird. In diesem Fall ist es ratsam, einen Antrag auf Pflegeleistungen zu prüfen oder Hilfsmittel zu organisieren, die den Alltag erleichtern (z.B. Badewannenlifte, wenn das Einsteigen in die Wanne zu schmerzhaft oder unsicher geworden ist).
Zusammenfassung und Checkliste
Gürtelrose ist eine ernstzunehmende Erkrankung, die schnelles Handeln erfordert. Hier sind die wichtigsten Punkte für Sie zusammengefasst:
Zeitfaktor: Suchen Sie bei Verdacht (brennender Schmerz, einseitiger Ausschlag) sofort einen Arzt auf. Die 72-Stunden-Regel für Virostatika ist entscheidend.
Ansteckung: Meiden Sie Kontakt zu Ungeborenen und Personen ohne Windpocken-Schutz. Decken Sie Bläschen ab.
Schmerztherapie: Akzeptieren Sie keine starken Schmerzen. Fragen Sie nach speziellen Medikamenten gegen Nervenschmerzen (Co-Analgetika).
Hygiene: Nutzen Sie austrocknende Lotionen, keine fettigen Salben in der Akutphase. Waschen Sie Hände nach jedem Kontakt.
Prävention: Nutzen Sie die Möglichkeit der Shingrix-Impfung ab 60 Jahren (oder ab 50 bei Risikofaktoren).
Nehmen Sie die Signale Ihres Körpers ernst. Eine frühzeitig behandelte Gürtelrose heilt meist folgenlos aus. Zögern Sie nicht, professionelle medizinische Hilfe in Anspruch zu nehmen, um Ihre Lebensqualität im Alter zu bewahren.
Haftungsausschluss: Dieser Artikel dient der allgemeinen Information und ersetzt nicht die Diagnose oder Behandlung durch einen Arzt. Bei gesundheitlichen Beschwerden konsultieren Sie bitte immer einen Facharzt.
Häufige Fragen zu Gürtelrose
Wichtige Antworten auf einen Blick















