Augentropfen richtig verabreichen: Der ultimative Ratgeber für pflegende Angehörige
Inhaltsverzeichnis
- Herausforderung im Pflegealltag
- Anatomie und Wirkungsweise
- Häufige Augenerkrankungen im Alter
- Vorbereitung und Hygiene
- Schritt-für-Schritt-Anleitung
- Mehrere Augenmedikamente verabreichen
- Besondere Herausforderungen meistern
- Praktische Hilfsmittel nutzen
- Lagerung und Haltbarkeit
- Nebenwirkungen erkennen
- Rechtliche & finanzielle Aspekte
- Kommunikation mit dem Arzt
- Psychologie und Selbstfürsorge
- Zusammenfassung und Checkliste
- Häufige Fragen zur Verabreichung von Augentropfen
Die Herausforderung im Pflegealltag: Warum das richtige Tropfen so wichtig ist
Die Pflege eines bedürftigen Angehörigen ist eine Aufgabe, die enormen Respekt, Geduld und ein breites Spektrum an Fähigkeiten erfordert. Zu den häufigsten, aber oft unterschätzten medizinischen Aufgaben im häuslichen Pflegealltag gehört die Verabreichung von Augenmedikamenten. Viele Senioren leiden unter chronischen Augenerkrankungen, die eine regelmäßige, oft lebenslange Therapie erfordern. Ob es sich um den Glaukom (Grüner Star), das Sicca-Syndrom (trockene Augen) oder die Nachsorge nach einer Operation des Katarakts (Grauer Star) handelt – die korrekte Anwendung von Augentropfen ist entscheidend für den Erhalt der Sehkraft und die Lebensqualität des Pflegebedürftigen.
Für pflegende Angehörige stellt diese Aufgabe oft eine erhebliche Stressquelle dar. Die Sorge, das Auge zu verletzen, die richtige Dosierung zu verfehlen oder auf Widerstand bei demenziell erkrankten Angehörigen zu stoßen, ist allgegenwärtig. Hinzu kommt, dass das Auge ein äußerst sensibles Organ ist. Ein falscher Umgang mit den Tropfen kann nicht nur die Wirksamkeit der Therapie gefährden, sondern auch zu schmerzhaften Infektionen oder unerwünschten systemischen Nebenwirkungen im gesamten Körper führen. Dieser umfassende Ratgeber bietet Ihnen detaillierte, praxiserprobte und medizinisch fundierte Anleitungen, wie Sie Augentropfen sicher, stressfrei und effektiv verabreichen können.
Anatomie und Wirkungsweise: Was im Auge passiert
Um zu verstehen, warum bestimmte Techniken bei der Verabreichung von Augentropfen unerlässlich sind, hilft ein kurzer Blick auf die Anatomie des Auges. Das menschliche Auge fasst in seinem Bindehautsack (dem Raum zwischen dem Augapfel und den Augenlidern) nur eine sehr begrenzte Menge an Flüssigkeit. Genau genommen fasst der Bindehautsack nur etwa 30 Mikroliter Flüssigkeit, während ein einzelner Tropfen aus einer handelsüblichen Flasche oft bereits 40 bis 50 Mikroliter umfasst. Das bedeutet: Ein einziger Tropfen ist mehr als ausreichend. Alles, was darüber hinausgeht, läuft unweigerlich über die Wange ab oder wird durch den Tränenkanal abtransportiert.
Ein weiteres wichtiges anatomisches Detail ist das sogenannte Tränenpünktchen. Dies ist eine kleine Öffnung am inneren Augenwinkel (nahe der Nase), die überschüssige Tränenflüssigkeit in den Tränen-Nasen-Kanal und von dort in die Nasenschleimhaut ableitet. Wenn stark wirksame Medikamente, wie beispielsweise Betablocker zur Senkung des Augeninnendrucks, über diesen Weg in die stark durchblutete Nasenschleimhaut gelangen, werden sie vom Blutkreislauf aufgenommen. Dies kann zu unerwünschten Nebenwirkungen wie einem verlangsamten Herzschlag oder Atembeschwerden führen. Die korrekte Tropftechnik zielt daher darauf ab, das Medikament genau dort zu halten, wo es wirken soll: am Auge selbst.

Häufige Augenerkrankungen im Alter und ihre medikamentöse Therapie
Im Alterungsprozess verändern sich die Strukturen des Auges, was verschiedene Erkrankungen begünstigt, die eine medikamentöse Dauertherapie erforderlich machen. Als pflegender Angehöriger werden Sie am häufigsten mit folgenden Diagnosen konfrontiert:
Das Glaukom (Grüner Star): Hierbei handelt es sich um eine Erkrankung, bei der ein zu hoher Augeninnendruck den Sehnerv schleichend und irreversibel schädigt. Die verordneten Augentropfen (oft Prostaglandine oder Betablocker) müssen penibel genau und meist lebenslang getropft werden, um eine Erblindung zu verhindern. Selbst wenn der Patient keine Schmerzen hat, ist die konsequente Therapie essenziell.
Das Sicca-Syndrom (Trockenes Auge): Mit zunehmendem Alter lässt die Produktion der Tränenflüssigkeit nach, oder die Zusammensetzung des Tränenfilms verändert sich. Dies führt zu einem brennenden, juckenden Gefühl oder einem Fremdkörpergefühl im Auge. Hier kommen Tränenersatzmittel (künstliche Tränen) zum Einsatz, die oft mehrmals täglich nach Bedarf verabreicht werden müssen.
Der Katarakt (Grauer Star) und postoperative Pflege: Der Graue Star bezeichnet die Trübung der Augenlinse, die operativ durch eine Kunstlinse ersetzt wird. Nach dieser sehr häufigen Operation müssen für drei bis vier Wochen entzündungshemmende und antibiotische Tropfen verabreicht werden, um Infektionen zu vermeiden und die Heilung zu fördern.
Altersbedingte Makuladegeneration (AMD): Obwohl die feuchte Form der AMD oft durch Injektionen in das Auge (IVOM) behandelt wird, können begleitend befeuchtende oder andere therapeutische Tropfen notwendig sein.
Bindehautentzündungen (Konjunktivitis): Durch ein geschwächtes Immunsystem oder trockene Augen sind Senioren anfälliger für bakterielle oder virale Infektionen, die mit antibiotischen oder antiviralen Tropfen behandelt werden müssen.

Der Erhalt der Sehkraft bedeutet ein großes Stück Lebensqualität im Alter.
Vorbereitung und Hygiene: Der wichtigste Schutz vor Infektionen
Das Auge ist extrem anfällig für Keime. Bakterien, die in das Auge gelangen, können schwere Hornhautentzündungen (Keratitis) auslösen, die das Sehvermögen akut bedrohen. Daher ist die Vorbereitung der wichtigste Schritt bei der Verabreichung von Augentropfen. Nehmen Sie sich für diesen Schritt ausreichend Zeit, um eine absolute Keimfreiheit zu gewährleisten.
Die 5-R-Regel der Medikamentengabe: Bevor Sie beginnen, prüfen Sie immer die medizinischen Grundregeln. Handelt es sich um den richtigen Patienten, das richtige Medikament, die richtige Dosierung (meist ein Tropfen), die richtige Applikationsart (das richtige Auge – rechts oder links?) und den richtigen Zeitpunkt?
Händewaschen ist Pflicht: Waschen Sie Ihre Hände gründlich für mindestens 30 Sekunden mit warmem Wasser und Seife. Trocknen Sie sie mit einem sauberen, fusselfreien Handtuch ab. Im idealen Pflegeumfeld empfiehlt sich zusätzlich die Nutzung eines medizinischen Händedesinfektionsmittels.
Kontrolle des Medikaments: Überprüfen Sie das Verfallsdatum auf der Verpackung. Noch wichtiger ist das Anbruchsdatum. Die meisten Augentropfen in herkömmlichen Flaschen dürfen nach dem ersten Öffnen nur 28 Tage (4 Wochen) verwendet werden. Notieren Sie daher immer das Öffnungsdatum mit einem wasserfesten Stift direkt auf der Flasche.
Temperatur anpassen: Viele Augentropfen, insbesondere solche ohne Konservierungsstoffe, werden im Kühlschrank gelagert. Ein eiskalter Tropfen im Auge ist jedoch sehr unangenehm und kann zu einem starken Kneifreflex führen. Nehmen Sie die Flasche etwa 15 bis 20 Minuten vor der Anwendung aus dem Kühlschrank oder wärmen Sie sie für einige Minuten in Ihrer geschlossenen Hand an (nicht auf der Heizung!).
Flasche schütteln (falls erforderlich): Einige Medikamente sind Suspensionen (kleine Feststoffpartikel in Flüssigkeit). Diese müssen vor jedem Gebrauch kräftig geschüttelt werden, damit sich der Wirkstoff gleichmäßig verteilt. Lesen Sie hierzu unbedingt den Beipackzettel.
Reinigung des Auges: Wenn das Auge des Pflegebedürftigen verklebt ist (z. B. am Morgen), reinigen Sie es vor dem Tropfen. Verwenden Sie dazu eine sterile Kompresse (keine Wattepads, da diese fusseln) und lauwarmes, abgekochtes Wasser oder eine sterile Kochsalzlösung. Wischen Sie immer sanft von außen nach innen (in Richtung Nase), um den Schmutz nicht unter das Augenlid zu reiben.
Hygiene bei der Pflege sichern
Für die sichere Verabreichung von Augentropfen ist Hygiene das A und O. Erhalten Sie monatlich Desinfektionsmittel und Einmalhandschuhe im Wert von 40 Euro kostenlos.
Pflegebox gratis anfordern

Gründliches Händewaschen vor dem Tropfen schützt das Auge vor gefährlichen Infektionen.
Schritt-für-Schritt-Anleitung: Augentropfen richtig und sicher verabreichen
Wenn die Vorbereitungen abgeschlossen sind, folgt die eigentliche Verabreichung. Dies erfordert eine ruhige Hand und eine gute Kommunikation mit dem Pflegebedürftigen. Kündigen Sie jeden Ihrer Schritte an, besonders wenn die Person schlecht sieht oder ängstlich ist.
Schritt 1: Die optimale Positionierung finden Lassen Sie den Angehörigen eine bequeme Position einnehmen. Am besten eignet sich eine sitzende Position in einem Sessel mit Kopfstütze oder auf einem Stuhl, wobei der Kopf leicht nach hinten in den Nacken gelegt wird. Alternativ kann die Verabreichung auch im Liegen auf dem Rücken erfolgen, was besonders bei bettlägerigen Patienten oder Personen mit starkem Zittern (Tremor) vorteilhaft ist.
Schritt 2: Das Unterlid vorbereiten Bitten Sie den Angehörigen, nach oben an die Decke zu schauen. Dies bewegt die empfindliche Hornhaut aus der Gefahrenzone. Legen Sie nun den Zeigefinger Ihrer freien Hand sanft auf den Wangenknochen direkt unter dem Auge und ziehen Sie das untere Augenlid leicht nach unten. Dadurch entsteht eine kleine "Tasche" – der sogenannte Bindehautsack. Genau hier muss der Tropfen landen.
Schritt 3: Die Flasche richtig halten Nehmen Sie die Tropfflasche in Ihre dominante Hand. Stützen Sie die Handkante oder den Handballen der tropfenden Hand leicht auf der Stirn oder dem Nasenrücken des Patienten ab. Dies gibt Ihnen Stabilität und verhindert, dass Sie das Auge mit der Flaschenspitze verletzen, falls der Patient sich plötzlich bewegt.
Schritt 4: Den Tropfen fallen lassen Halten Sie die Flasche senkrecht (im 90-Grad-Winkel) etwa zwei bis drei Zentimeter über das Auge. Drücken Sie die Flasche sanft zusammen, bis genau ein Tropfen in die geformte Tasche des Unterlids fällt. Achtung: Die Spitze der Flasche darf unter keinen Umständen das Auge, die Wimpern oder die Haut berühren! Eine Berührung kontaminiert den gesamten Flascheninhalt mit Bakterien, was das Medikament unbrauchbar macht.
Schritt 5: Das Auge schließen und den Tränenkanal abdrücken Sobald der Tropfen im Auge ist, bitten Sie den Angehörigen, das Auge sanft zu schließen. Wichtig: Nicht fest zukneifen! Ein starkes Zukneifen presst das Medikament sofort wieder aus dem Auge heraus. Nun folgt ein entscheidender, oft vergessener Schritt: Der pünktliche Verschluss (Tränenkanalverschluss). Drücken Sie mit Ihrem sauberen Zeigefinger leicht auf den inneren Augenwinkel (neben der Nasenwurzel) des behandelten Auges. Halten Sie diesen Druck für etwa ein bis zwei Minuten aufrecht. Dies verhindert, dass der Wirkstoff durch den Tränenkanal in den Rachenraum abfließt, reduziert Nebenwirkungen im Körper und sorgt dafür, dass das Medikament am Auge optimal wirken kann.
Schritt 6: Überschüssige Flüssigkeit abtupfen Sollte überschüssige Flüssigkeit auf die Wange gelaufen sein, tupfen Sie diese mit einem sauberen Papiertuch sanft ab. Reiben Sie nicht über das Auge.
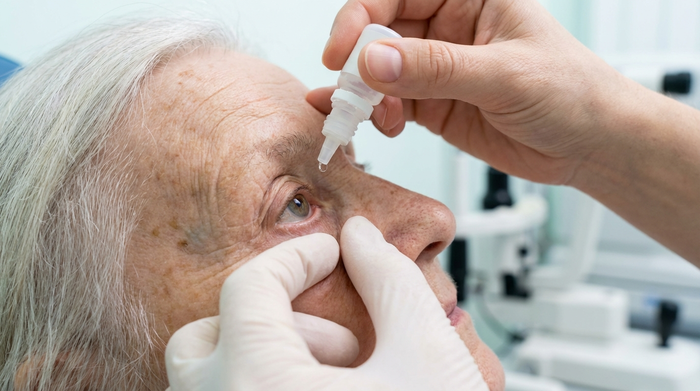
Durch sanftes Ziehen am Unterlid entsteht der Bindehautsack für den Tropfen.
Umgang mit mehreren verschiedenen Augenmedikamenten
Viele Senioren, insbesondere Glaukom-Patienten, müssen zwei oder mehr verschiedene Arten von Augentropfen anwenden. Hierbei werden häufig Fehler gemacht, die die Therapie unwirksam machen. Wenn Sie mehrere Tropfen direkt hintereinander verabreichen, wäscht der zweite Tropfen den ersten Tropfen einfach aus dem Auge heraus (der sogenannte Wash-out-Effekt).
Wartezeit einhalten: Zwischen der Verabreichung von zwei verschiedenen Augentropfen müssen zwingend mindestens 5 bis 10 Minuten Pause eingehalten werden. Dies gibt dem ersten Medikament ausreichend Zeit, in das Gewebe des Auges einzudringen.
Reihenfolge beachten: Wenn sowohl wässrige Tropfen, ölige Tropfen als auch Augensalben verordnet wurden, gibt es eine feste Reihenfolge. Zuerst werden die wässrigen Tropfen verabreicht. Nach der Wartezeit folgen die öligen Tropfen oder Gele. Ganz zum Schluss, meist zur Nacht, wird die Augensalbe aufgetragen. Eine Salbe bildet einen Fettfilm über dem Auge, durch den wässrige Tropfen nicht mehr hindurchdringen könnten.
Arztvorgaben priorisieren: Halten Sie sich bezüglich der Reihenfolge immer an die spezifischen Anweisungen des behandelnden Augenarztes. Ein übersichtlicher Medikationsplan, der gut sichtbar am Kühlschrank oder Medikamentenschrank hängt, hilft dabei, den Überblick zu behalten.
Besondere Herausforderungen in der Pflegepraxis meistern
Die Theorie klingt oft einfacher als die Praxis. Im Pflegealltag stoßen Sie möglicherweise auf Hürden, die spezielle Strategien erfordern. Jeder Patient ist individuell, und Erkrankungen wie Demenz oder Parkinson erfordern ein hohes Maß an Anpassungsfähigkeit.
Umgang mit Demenz und Abwehrverhalten Menschen mit fortgeschrittener Demenz verstehen oft nicht mehr, warum ihnen jemand an das Auge fassen möchte. Dies löst Angst und natürliche Abwehrreaktionen aus. Nähern Sie sich niemals abrupt oder von oben. Setzen Sie sich auf Augenhöhe und erklären Sie mit ruhiger, tiefer Stimme, was Sie tun werden. Verwenden Sie vertraute Begriffe wie "Wir machen jetzt die Augen frisch" anstelle von medizinischen Begriffen. Wenn der Angehörige stark abwehrt, erzwingen Sie die Gabe nicht. Brechen Sie ab, lenken Sie die Person ab (z. B. mit Musik oder einem Gespräch über ein Lieblingsthema) und versuchen Sie es 15 bis 30 Minuten später erneut. Manchmal hilft es auch, sich leicht hinter den Stuhl des Angehörigen zu stellen und den Kopf sanft von hinten zu stützen, da diese Position weniger bedrohlich wirken kann als ein frontaler Ansatz.
Starker Lidschlussreflex (Kneifen) Einige Menschen haben einen extrem starken Reflex, die Augen zu schließen, sobald sich etwas dem Gesicht nähert. Eine bewährte Methode in solchen Fällen ist die Verabreichung bei geschlossenem Auge: Lassen Sie den Angehörigen flach auf dem Rücken liegen und die Augen schließen. Geben Sie den Tropfen direkt in den inneren Augenwinkel (Richtung Nase). Wenn der Angehörige nun das Auge öffnet und leicht blinzelt, läuft der Tropfen automatisch in den Bindehautsack. Diese Methode ist zwar nicht ideal, aber besser als gar keine Medikamentengabe.
Zittern (Tremor) bei Pflegebedürftigen oder Pflegenden Leidet der Patient unter Parkinson oder einem essenziellen Tremor, ist die Verletzungsgefahr durch die Flaschenspitze erhöht. In diesem Fall ist die liegende Position zwingend erforderlich. Stützen Sie den Kopf des Patienten mit einem Nackenkissen gut ab. Wenn Sie als pflegender Angehöriger selbst eine unruhige Hand haben, nutzen Sie unbedingt die Abstütztechnik (Handballen auf die Stirn des Patienten legen) oder greifen Sie auf mechanische Hilfsmittel zurück.
Wer benötigt den Pflegedienst?
Praktische Hilfsmittel zur Erleichterung der Tropfengabe
Die Hilfsmittelindustrie hat das Problem der schwierigen Augentropfengabe längst erkannt. Es gibt verschiedene, oft kostengünstige Hilfsmittel, die den Pflegealltag enorm erleichtern können. Diese sogenannten Tropfhilfen (auch Applikationshilfen genannt) können in Apotheken oder Sanitätshäusern erworben werden.
Mechanische Tropfhilfen: Dies sind kleine Kunststoffgestelle, in die die Augentropfenflasche eingespannt wird. Das Gestell wird wie eine kleine Brille oder ein Trichter über das offene Auge gesetzt. Es hält das Auge offen, fixiert die Flasche im perfekten Abstand und verhindert, dass die Spitze das Auge berührt. Viele Pharmahersteller bieten für ihre spezifischen Flaschenformen sogar kostenlose Tropfhilfen an – fragen Sie in Ihrer Apotheke nach!
Flaschenquetscher (Squeezer): Gerade für ältere pflegende Angehörige, deren Fingerkraft durch Arthrose oder Rheuma eingeschränkt ist, ist es oft schwer, die harten Kunststoffflaschen zusammenzudrücken. Ein Squeezer ist eine Art Zange oder Hülle, die den Kraftaufwand zum Herausdrücken des Tropfens deutlich reduziert.
Positionierungskissen: Spezielle U-förmige Nackenkissen (ähnlich wie Reisekissen) helfen dabei, den Kopf des Pflegebedürftigen in der nach hinten geneigten Position stabil zu halten, ohne die Nackenmuskulatur zu überanstrengen.
Tipp: Sprechen Sie auch mit den Beratern von PflegeHelfer24. Auch wenn Augentropfhilfen kleine Alltagsgegenstände sind, gehört die ganzheitliche Betrachtung der Pflegesituation – vom barrierefreien Bad bis hin zu Alltagshilfen – zu einer umfassenden Pflegeberatung dazu.

Praktische Tropfhilfen aus der Apotheke erleichtern die sichere Verabreichung enorm.
Lagerung, Haltbarkeit und Konservierungsstoffe: Was Sie wissen müssen
Die korrekte Lagerung von Augenmedikamenten ist ein kritischer Faktor, der oft missachtet wird. Ein unsachgemäß gelagertes Medikament verliert seine Wirkung oder wird zur Brutstätte für gefährliche Bakterien.
Mehr-Dosis-Behältnisse (MDO) vs. Ein-Dosis-Ophtiolen (EDO) Klassische Augentropfenflaschen (MDO) enthalten meist Konservierungsstoffe (häufig Benzalkoniumchlorid), um das Bakterienwachstum in der Flasche zu hemmen. Diese Konservierungsstoffe können jedoch bei dauerhafter Anwendung die empfindliche Augenoberfläche schädigen und das Trockene-Auge-Syndrom verschlimmern. Solche Flaschen sind nach Anbruch meist 4 Wochen (28 Tage) haltbar. Moderne Mehr-Dosis-Systeme (wie das COMOD-System) verzichten durch eine spezielle Pumpmechanik auf Konservierungsstoffe und sind oft 3 bis 6 Monate nach Anbruch haltbar.
Ein-Dosis-Ophtiolen (EDO) sind kleine Plastikampullen, die genau für eine Anwendung (ein Tropfen pro Auge) gedacht sind. Sie sind stets unkonserviert und daher besonders gut verträglich. Wichtig: Eine geöffnete EDO-Ampulle muss nach der Anwendung sofort weggeworfen werden! Bewahren Sie Reste nicht für den nächsten Tag auf, da ohne Konservierungsstoffe eine sofortige Verkeimungsgefahr besteht.
Der richtige Lagerort Lesen Sie den Beipackzettel sorgfältig. Einige Medikamente (wie bestimmte Glaukom-Tropfen) müssen im Kühlschrank bei 2 bis 8 Grad Celsius gelagert werden, solange sie ungeöffnet sind. Nach dem Öffnen dürfen sie oft bei Raumtemperatur (bis 25 Grad Celsius) aufbewahrt werden. Schützen Sie alle Augentropfen generell vor direkter Sonneneinstrahlung und extremer Hitze (z. B. nicht im Auto liegen lassen).
Mögliche Nebenwirkungen und Wechselwirkungen erkennen
Als pflegender Angehöriger sind Sie das wichtigste Bindeglied zwischen dem Patienten und dem Arzt. Sie beobachten den Patienten täglich und müssen daher wissen, welche Reaktionen normal sind und welche einen Arztbesuch erfordern.
Lokale Reaktionen am Auge: Ein leichtes Brennen oder Kribbeln unmittelbar nach dem Tropfen ist bei vielen Medikamenten normal und verschwindet nach wenigen Minuten. Wenn das Auge jedoch stark rötet, anschwillt, dauerhaft juckt, schmerzt oder eitriges Sekret absondert, muss umgehend ein Augenarzt aufgesucht werden. Dies könnte auf eine allergische Reaktion auf den Wirkstoff oder den Konservierungsstoff, oder auf eine neue Infektion hindeuten.
Systemische Nebenwirkungen im Körper: Wie bereits erwähnt, können Augentropfen in den Blutkreislauf gelangen. Besonders bei der Gabe von Betablockern (häufig bei Grünem Star) sollten Sie auf Symptome wie einen plötzlichen Abfall des Blutdrucks, einen verlangsamten Puls, Schwindel, Müdigkeit oder Atemnot (besonders bei Asthma-Patienten) achten. Wenn Sie solche Veränderungen feststellen, informieren Sie den Haus- oder Augenarzt. Um genau diese systemischen Effekte zu minimieren, ist das oben beschriebene Abdrücken des Tränenkanals (pünktlicher Verschluss) so extrem wichtig.
Rechtliche und finanzielle Aspekte: Unterstützung für pflegende Angehörige
Die tägliche, oft mehrmalige Gabe von Augentropfen kann eine erhebliche zeitliche und psychische Belastung für Angehörige darstellen. Es ist wichtig zu wissen, dass Sie diese Aufgabe nicht zwingend alleine bewältigen müssen. Die deutsche Gesetzgebung bietet hierfür klare Unterstützungsstrukturen.
Die Verabreichung von Augentropfen gilt rechtlich als medizinische Behandlungspflege. Diese ist im § 37 SGB V (Fünftes Sozialgesetzbuch) geregelt. Das bedeutet: Die Leistung fällt in den Zuständigkeitsbereich der gesetzlichen Krankenversicherung (Krankenkasse), nicht der Pflegeversicherung (Pflegekasse).
Verordnung durch den Arzt: Wenn Sie als Angehöriger körperlich, zeitlich oder psychisch nicht in der Lage sind, die Augentropfen zuverlässig und medizinisch korrekt zu verabreichen (z. B. wegen eigener Berufstätigkeit, Überforderung oder weil der Patient stark abwehrt), kann der behandelnde Augenarzt oder Hausarzt eine Verordnung häuslicher Krankenpflege (HKP) ausstellen.
Einsatz eines Pflegedienstes: Mit dieser Verordnung können Sie einen ambulanten Pflegedienst beauftragen. Die Pflegefachkräfte kommen dann – je nach ärztlicher Verordnung auch mehrmals täglich – ausschließlich für die Gabe der Augentropfen zu Ihnen nach Hause.
Kostenübernahme: Wenn die Krankenkasse die Verordnung genehmigt, übernimmt sie die Kosten für diesen Einsatz des Pflegedienstes vollständig. Hierfür ist kein Pflegegrad erforderlich! Die Behandlungspflege ist eine rein medizinische Notwendigkeit. Es fällt lediglich die gesetzliche Zuzahlung an (in der Regel 10 Prozent der Kosten für die ersten 28 Tage plus 10 Euro pro Verordnung), es sei denn, der Patient besitzt eine Zuzahlungsbefreiung.
Sollte der Angehörige zusätzlich einen Pflegegrad (1 bis 5) nach SGB XI besitzen, können die Pflegekräfte des ambulanten Dienstes diese Behandlungspflege oft nahtlos mit der Grundpflege (z. B. morgendliche Körperpflege) kombinieren. Es ist ratsam, sich hierzu umfassend beraten zu lassen, um alle finanziellen Ansprüche voll auszuschöpfen. Weitere Informationen zu den Leistungen der Pflegeversicherung finden Sie beim Bundesministerium für Gesundheit.

Sichern Sie sich alle finanziellen Zuschüsse für die Pflege.

Unterstützung durch einen Pflegedienst anzunehmen, bringt wertvolle Entlastung in den Alltag.
Die Kommunikation mit dem behandelnden Augenarzt
Eine erfolgreiche Therapie basiert auf einer engen Zusammenarbeit zwischen Ihnen, dem Pflegebedürftigen und dem Augenarzt. Bereiten Sie sich auf die regelmäßigen Kontrolltermine gut vor.
Führen Sie ein kleines "Tropf-Tagebuch", in dem Sie Besonderheiten notieren. Fragen, die Sie beim Arztbesuch klären sollten, umfassen:
Sind die aktuellen Tropfen noch die beste Wahl, oder gibt es mittlerweile unkonservierte Alternativen, die besser vertragen werden?
Gibt es Kombinationspräparate? (Manchmal können zwei verschiedene Wirkstoffe in einer Flasche kombiniert werden, was Ihnen einen kompletten Tropfgang und die Wartezeit erspart).
Wie ist der aktuelle Stand der Erkrankung? Ist der Augeninnendruck stabil?
Können Sie mir ein Rezept für eine mechanische Tropfhilfe ausstellen?
Nehmen Sie zu jedem Arztbesuch den aktuellen, vollständigen Medikamentenplan (inklusive aller Tabletten vom Hausarzt) mit. Augenärzte müssen wissen, welche systemischen Medikamente der Patient einnimmt, da es zu Wechselwirkungen mit den Augentropfen kommen kann.
Psychologische Aspekte und Selbstfürsorge für Pflegende
Die Pflege eines Angehörigen ist ein Marathon, kein Sprint. Die ständige Verantwortung, pünktlich Medikamente zu verabreichen, kann zu einem Gefühl der Fremdbestimmung und zu chronischem Stress führen. Es ist völlig normal, wenn Sie sich gelegentlich überfordert oder frustriert fühlen, besonders wenn der Angehörige nicht kooperiert.
Versuchen Sie, das Tropfen in eine feste, angenehme Alltagsroutine einzubauen. Verknüpfen Sie es mit positiven Momenten, zum Beispiel immer direkt vor dem gemeinsamen Nachmittagskaffee oder dem Hören der Lieblingsradiosendung. Dies schafft Vorhersehbarkeit für den Patienten und reduziert Stress für Sie beide.
Vergessen Sie dabei nicht Ihre eigene Gesundheit. Wenn die Belastung zu groß wird, zögern Sie nicht, die oben beschriebene Hilfe durch einen ambulanten Pflegedienst in Anspruch zu nehmen. Die Delegation von medizinischen Aufgaben wie dem Verabreichen von Augentropfen ist kein Zeichen von Schwäche, sondern zeugt von verantwortungsvollem Handeln. Nur wenn Sie selbst gesund und kräftig bleiben, können Sie Ihrem Angehörigen langfristig eine gute Stütze sein.
Zusammenfassung und Checkliste für den Pflegealltag
Um Ihnen die tägliche Routine zu erleichtern, fassen wir die wichtigsten Schritte und Regeln für das korrekte Verabreichen von Augentropfen noch einmal in einer kompakten Checkliste zusammen. Drucken Sie sich diese Punkte gerne aus und hängen Sie sie in die Nähe des Medikamentenschranks:
Hygiene zuerst: Hände immer für 30 Sekunden gründlich mit Seife waschen und abtrocknen.
Datum prüfen: Verfalls- und Anbruchsdatum (meist max. 4 Wochen nach Öffnung) auf der Flasche kontrollieren.
Temperatur anpassen: Kalte Tropfen aus dem Kühlschrank in der Hand leicht anwärmen.
Position einnehmen: Kopf des Pflegebedürftigen leicht in den Nacken legen, Blick geht nach oben zur Decke.
Unterlid ziehen: Mit dem Zeigefinger das Unterlid sanft nach unten ziehen, um den Bindehautsack zu öffnen.
Abstand halten: Flasche senkrecht halten, Hand abstützen, Flaschenspitze darf das Auge niemals berühren.
Nur ein Tropfen: Genau einen Tropfen in die entstandene Lidtasche fallen lassen.
Auge schließen: Das Auge sanft schließen lassen (nicht zukneifen!).
Tränenkanal abdrücken: Den inneren Augenwinkel für 1 bis 2 Minuten sanft mit dem Finger abdrücken (pünktlicher Verschluss).
Wartezeit einhalten: Bei mehreren Medikamenten zwingend 5 bis 10 Minuten warten, bevor der nächste Tropfen verabreicht wird. Tropfen immer vor Augensalben anwenden.
Die korrekte Verabreichung von Augentropfen erfordert anfangs etwas Übung und Geduld. Doch mit der richtigen Technik, den passenden Hilfsmitteln und einer ruhigen Herangehensweise wird dieser medizinische Vorgang bald zu einer sicheren und stressfreien Routine in Ihrem Pflegealltag. Sie leisten damit einen unschätzbaren Beitrag zum Erhalt der Sehkraft und der Lebensqualität Ihres Angehörigen.
Häufige Fragen zur Verabreichung von Augentropfen
Die wichtigsten Antworten für pflegende Angehörige auf einen Blick















