24-Stunden-Pflege und Palliativversorgung kombinieren
Inhaltsverzeichnis
- Würdevolles Leben bis zuletzt
- Palliativversorgung zu Hause
- Rolle der 24-Stunden-Pflege
- Die ideale Kombinationslösung
- Voraussetzungen und Beantragung
- Pflegegrad und Eilantrag
- Kosten und Finanzierung 2026
- Wichtige Hilfsmittel
- Rechtliche Vorsorge
- Auswahl der Betreuungskraft
- Medizinethische Aspekte
- Häufige Missverständnisse
- Psychologische Begleitung
- 6 Schritte zur Versorgung
- Fallbeispiel aus der Praxis
- Fazit zur Sterbebegleitung
- Häufige Fragen zur Palliativpflege
Ein würdevolles Leben bis zuletzt: Wie Sie 24-Stunden-Pflege und Palliativversorgung erfolgreich kombinieren
Die Diagnose einer unheilbaren, weit fortgeschrittenen Erkrankung zieht den Betroffenen und ihren Familien oft den Boden unter den Füßen weg. Wenn die Medizin an dem Punkt angelangt ist, an dem eine Heilung nicht mehr möglich ist, ändert sich das primäre Ziel der Behandlung radikal: Es geht nicht mehr darum, dem Leben mehr Tage zu geben, sondern den verbleibenden Tagen mehr Leben. Der absolute Großteil der Menschen in Deutschland wünscht sich, die letzte Lebensphase in den eigenen vier Wänden, in der vertrauten Umgebung und im Kreis der Familie verbringen zu dürfen. Doch die Realität sieht oft anders aus: Aus Überforderung, Angst vor medizinischen Notfällen und Erschöpfung der Angehörigen erfolgen am Lebensende häufig ungewollte Krankenhauseinweisungen.
Genau hier setzt ein innovatives und äußerst wirksames Versorgungskonzept an: Die gezielte Kombination aus einer 24-Stunden-Pflege (Betreuung in häuslicher Gemeinschaft) und der Spezialisierten Ambulanten Palliativversorgung (SAPV). Dieses Netzwerk aus kontinuierlicher menschlicher Präsenz und hochspezialisierter medizinischer Expertise ermöglicht es, selbst schwerstkranke Patienten bis zum letzten Atemzug sicher, schmerzfrei und in Würde zu Hause zu begleiten. In diesem umfassenden Ratgeber erfahren Sie detailliert, wie diese beiden Säulen der Pflege ineinandergreifen, welche Voraussetzungen erfüllt sein müssen, wie die Finanzierung im Jahr 2026 geregelt ist und worauf Sie bei der Organisation zwingend achten müssen.
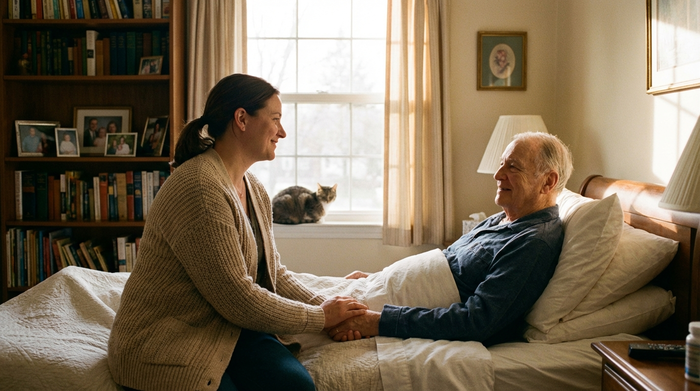
Vertraute Umgebung am Lebensende
Was bedeutet Palliativversorgung zu Hause konkret?
Der Begriff Palliativversorgung (vom lateinischen "pallium" für Mantel) beschreibt eine umfassende Behandlung und Begleitung von Patienten mit einer unheilbaren, fortschreitenden und weit fortgeschrittenen Erkrankung. Das oberste Ziel ist die Symptomkontrolle und die Erhaltung der bestmöglichen Lebensqualität. Schmerzen, Atemnot, Übelkeit, Angstzustände und Verwirrtheit sollen so effektiv wie möglich gelindert werden.
In Deutschland wird die ambulante Palliativversorgung in zwei Stufen unterteilt:
Die Allgemeine Ambulante Palliativversorgung (AAPV): Diese wird in der Regel vom vertrauten Hausarzt in Zusammenarbeit mit einem regulären ambulanten Pflegedienst erbracht. Sie greift bei Patienten, deren Symptomlast moderat ist und mit Standardmedikation gut kontrolliert werden kann.
Die Spezialisierte Ambulante Palliativversorgung (SAPV): Diese intensive Form der Versorgung richtet sich an Patienten mit einem besonders komplexen, instabilen und aufwendigen Symptomgeschehen. Rechtsgrundlage hierfür ist § 37b SGB V. Ein multiprofessionelles Palliative Care Team (PCT), bestehend aus Palliativmedizinern, speziell ausgebildeten Pflegekräften, Sozialarbeitern und Seelsorgern, übernimmt die medizinische Führung.
Der entscheidende Vorteil der SAPV ist die 24-Stunden-Rufbereitschaft. Die Teams sind rund um die Uhr, an 365 Tagen im Jahr, für Notfälle erreichbar und können jederzeit ausrücken, um Krisen (wie plötzliche Schmerzspitzen oder schwere Atemnot) direkt im häuslichen Umfeld abzufangen, ohne dass ein Notarzt gerufen oder der Patient ins Krankenhaus verlegt werden muss.
Die Rolle der 24-Stunden-Pflege in der letzten Lebensphase
Während das SAPV-Team die medizinische Verantwortung trägt, deckt die sogenannte 24-Stunden-Pflege (korrekt: Betreuung in häuslicher Gemeinschaft) das fundamentale Bedürfnis nach ständiger Anwesenheit, Sicherheit und Grundversorgung ab. Hierbei ziehen in der Regel osteuropäische Betreuungskräfte im Rahmen des legalen Entsendemodells (mit A1-Bescheinigung) in den Haushalt der pflegebedürftigen Person ein.
Die Aufgaben der 24-Stunden-Betreuungskraft in einer Palliativsituation umfassen:
Grundpflege: Sanfte Körperpflege am Bett, Hilfe beim Wechseln von Inkontinenzmaterial, sorgfältige Positionierung und Lagerung zur Vermeidung von Druckgeschwüren (Dekubitusprophylaxe) sowie schonende Mundpflege.
Hauswirtschaftliche Versorgung: Wäsche waschen, Zimmer lüften, Bettwäsche wechseln und – solange der Patient noch essen kann und möchte – die Zubereitung von Wunschmahlzeiten.
Aktivierende und soziale Betreuung: Vorlesen, Musik abspielen, Hand halten, gemeinsames Schweigen und das Spenden von Trost.
Rufbereitschaft und Beobachtung: Die Betreuungskraft schläft im selben Haus und ist nachts bei Bedarf zur Stelle. Sie fungiert als "Augen und Ohren" vor Ort und registriert Veränderungen im Zustand des Patienten sofort.
Wichtig zu wissen: 24-Stunden-Betreuungskräfte dürfen in Deutschland aus rechtlichen Gründen keine medizinische Behandlungspflege durchführen. Sie dürfen keine Spritzen setzen, keine Infusionen anlegen, keine Schmerzpumpen bedienen und keine Wundversorgung vornehmen. Genau aus diesem Grund ist die Kombination mit einem medizinischen Dienst wie der SAPV nicht nur sinnvoll, sondern bei schwerstkranken Patienten zwingend erforderlich.

Grundpflege und Betreuung

Medizinische Versorgung durch SAPV
Warum die Kombination aus 24-Stunden-Pflege und SAPV die ideale Lösung ist
Die Synergieeffekte dieser beiden Versorgungsformen sind enorm und bilden das sicherste Netz für ein würdevolles Sterben zu Hause. Das SAPV-Team kommt in der Regel ein- bis zweimal täglich für medizinische Checks, zum Richten der Medikamente oder zum Befüllen der Schmerzpumpe vorbei. Die restlichen 22 bis 23 Stunden des Tages wäre der Patient theoretisch auf sich allein gestellt oder würde die Angehörigen massiv fordern.
Hier schließt die 24-Stunden-Betreuungskraft die Lücke. Ein typisches Szenario verdeutlicht diese perfekte Arbeitsteilung: Der Patient wacht nachts um 3:00 Uhr mit starken Schmerzen und massiver innerer Unruhe auf. Die 24-Stunden-Kraft wird durch das Babyphone oder den Hausnotruf geweckt. Sie erkennt die Notlage, beruhigt den Patienten durch ihre Anwesenheit und wählt sofort die Notfallnummer des SAPV-Teams. Der diensthabende Palliativmediziner ist innerhalb von 30 Minuten vor Ort, verabreicht ein starkes, schnell wirksames Schmerzmittel (z. B. Morphin) und wartet, bis der Patient friedlich einschläft. Die Betreuungskraft übernimmt danach wieder die Wache. Die Angehörigen können im Nebenzimmer durchschlafen, im Wissen, dass ihr Liebster in professionellen Händen ist.
Voraussetzungen und Beantragung der SAPV
Die Spezialisierte Ambulante Palliativversorgung ist eine Kassenleistung, auf die gesetzlich Krankenversicherte bei entsprechender Indikation einen Rechtsanspruch haben. Die Voraussetzungen sind streng definiert:
Der Patient leidet an einer nicht heilbaren, fortschreitenden und weit fortgeschrittenen Erkrankung (z. B. metastasierendes Karzinom, Endstadium von ALS, fortgeschrittene Herzinsuffizienz oder schwere neurologische Erkrankungen).
Die Lebenserwartung ist begrenzt (Tage, Wochen oder wenige Monate).
Es liegt eine besonders aufwendige und komplexe Symptomlast vor, die von regulären Pflegediensten und Hausärzten nicht mehr ausreichend kontrolliert werden kann.
Der Beantragungsprozess: Die SAPV muss von einem Arzt verordnet werden. Dies geschieht über das sogenannte Muster 63 (Verordnung spezialisierter ambulanter Palliativversorgung). Häufig stellt bereits der behandelnde Krankenhausarzt bei der Entlassung diese Verordnung für die ersten 7 bis 14 Tage aus. Danach übernimmt der Haus- oder Facharzt die Folgeverordnung. Die Krankenkasse prüft die Verordnung (oft unter Einbeziehung des Medizinischen Dienstes) und genehmigt diese bei korrekter Indikation in der Regel anstandslos.
Weitere detaillierte Informationen zur gesetzlichen Definition finden Sie auf den offiziellen Seiten des Bundesministeriums für Gesundheit (BMG).
Für wen suchen Sie eine Betreuungskraft?
Der Pflegegrad in der Palliativphase: Eilantrag und Begutachtung
Um die 24-Stunden-Pflege finanziell stemmen zu können, ist ein anerkannter Pflegegrad (idealerweise Pflegegrad 3, 4 oder 5) unerlässlich. Das reguläre Begutachtungsverfahren durch den Medizinischen Dienst (MD) kann sich über mehrere Wochen hinziehen – Zeit, die Palliativpatienten oft nicht mehr haben.
Hier greift eine immens wichtige gesetzliche Ausnahmeregelung: Die verkürzte Begutachtungsfrist nach § 18 Abs. 3 SGB XI. Befindet sich der Patient in der Palliativversorgung (SAPV) oder in einem Hospiz, muss der Medizinische Dienst die Begutachtung innerhalb von einer Woche nach Eingang des Antrags durchführen. In besonders dringenden Fällen, etwa wenn die Entlassung aus dem Krankenhaus ansteht und die häusliche Versorgung ungeklärt ist, kann diese Frist sogar auf wenige Tage verkürzt werden. Die Begutachtung erfolgt in diesen Fällen oft nach Aktenlage (sogenanntes strukturiertes Telefoninterview oder reine Befundauswertung), um den Patienten nicht zusätzlich zu belasten.
Kosten und Finanzierung 2026: Wer zahlt was?
Die Kombination beider Dienste bringt unterschiedliche Finanzierungswege mit sich. Es ist essenziell, die Zuständigkeiten der Kranken- und Pflegekassen strikt zu trennen.
Kosten der SAPV:
Die Kosten für das Palliative Care Team, die ärztlichen Besuche, die 24-Stunden-Rufbereitschaft und die palliativmedizinischen Medikamente werden zu 100 Prozent von der gesetzlichen Krankenkasse übernommen. Für den Patienten fallen, abgesehen von eventuellen gesetzlichen Zuzahlungen für Medikamente (die bei Palliativpatienten auf Antrag oft erlassen werden können), keine Eigenanteile an.
Kosten der 24-Stunden-Pflege:
Die Beauftragung einer osteuropäischen Betreuungskraft ist eine Privatleistung. Die monatlichen Kosten variieren je nach Qualifikation, Deutschkenntnissen und Betreuungsaufwand zwischen 2.500 Euro und 3.500 Euro. Diese Kosten müssen Sie zunächst selbst tragen, können sie aber durch verschiedene Leistungen der Pflegekasse (Stand 2026) massiv refinanzieren:
Das Pflegegeld (§ 37 SGB XI): Wird die Pflege durch Angehörige oder eine privat organisierte 24-Stunden-Kraft sichergestellt, zahlt die Pflegekasse monatliches Pflegegeld. Die aktuellen Sätze für das Jahr 2026 betragen:
Pflegegrad 2: 347 Euro
Pflegegrad 3: 599 Euro
Pflegegrad 4: 800 Euro
Pflegegrad 5: 990 Euro
Gemeinsamer Jahresbetrag (Verhinderungspflege & Kurzzeitpflege): Seit der Pflegereform steht Pflegebedürftigen ab Pflegegrad 2 ein flexibler Gemeinsamer Jahresbetrag in Höhe von 3.539 Euro zur Verfügung. Dieser Betrag kann genutzt werden, um die Kosten der 24-Stunden-Pflege anteilig zu decken, wenn die Hauptpflegeperson (z.B. der Ehepartner) "verhindert" ist oder Entlastung braucht.
Entlastungsbetrag (§ 45b SGB XI): Jeder Pflegebedürftige (auch mit Pflegegrad 1) erhält monatlich 131 Euro. Dieser Betrag ist zweckgebunden und kann bei bestimmten, nach Landesrecht anerkannten Vermittlungsagenturen oder für zusätzliche Entlastungsleistungen eingesetzt werden.
Pflegehilfsmittel zum Verbrauch (§ 40 SGB XI): Für Einmalhandschuhe, Desinfektionsmittel oder Bettschutzeinlagen zahlt die Pflegekasse monatlich 42 Euro.
Steuerliche Absetzbarkeit (§ 35a EStG): Die verbleibenden Eigenkosten für die 24-Stunden-Betreuung können als haushaltsnahe Dienstleistungen steuerlich geltend gemacht werden. Sie können 20 Prozent der Kosten (bis maximal 20.000 Euro) direkt von Ihrer Steuerschuld abziehen, was einer maximalen Ersparnis von 4.000 Euro pro Jahr entspricht.
Einen detaillierten Überblick über alle aktuellen Leistungen finden Sie im Online-Ratgeber Pflege des BMG.

Gemeinsame Organisation der Pflegefinanzierung
Wichtige Hilfsmittel für ein würdevolles Leben zu Hause
Die Pflege eines bettlägerigen oder stark eingeschränkten Menschen ist ohne technische und ergonomische Hilfsmittel weder für die Angehörigen noch für die 24-Stunden-Betreuungskraft leistbar. Eine vorausschauende Ausstattung der Wohnräume ist entscheidend.
Folgende Hilfsmittel sind in der Palliativpflege essenziell:
Elektrisches Pflegebett: Es ist das absolute Herzstück der häuslichen Versorgung. Es lässt sich in der Höhe verstellen (Rückenschonung für die Betreuungskraft) und ermöglicht es dem Patienten, per Knopfdruck eine aufrechte Sitzposition (z. B. zum Essen oder bei Atemnot) einzunehmen.
Antidekubitusmatratze (Wechseldruckmatratze): Wenn Patienten sich nicht mehr selbstständig drehen können, drohen gefährliche und schmerzhafte Druckgeschwüre (Dekubitus). Spezialmatratzen verändern kontinuierlich den Druckpunkt und fördern die Durchblutung der Haut.
Hausnotruf: Ein unverzichtbares Sicherheitsinstrument. Trägt der Patient den Notrufknopf am Handgelenk, kann er die Betreuungskraft oder direkt die Notrufzentrale alarmieren, falls die Betreuungskraft gerade einkaufen ist oder im Nebenzimmer schläft.
Sauerstoffkonzentrator: Bei fortgeschrittenen Lungen- oder Herzerkrankungen sichert dieses Gerät die kontinuierliche Sauerstoffversorgung und lindert das quälende Gefühl der Atemnot.
Rollstuhl oder Elektromobil: Solange der Patient noch mobilisierbar ist, ermöglichen diese Hilfsmittel kleine Ausflüge in den Garten oder die nähere Umgebung – Momente, die für die Lebensqualität am Ende von unschätzbarem Wert sind.
Badewannenlift oder Duschstuhl: Die Körperpflege soll so lange wie möglich würdevoll und sicher im Badezimmer stattfinden können, ohne dass der Patient Angst vor Stürzen haben muss.



Elektrisches Pflegebett für mehr Komfort
Rechtliche Vorsorge: Patientenverfügung und der Palliativ-Notfallbogen
Ein Thema, das in der häuslichen Palliativversorgung absolute Priorität hat, ist die rechtliche Absicherung des Patientenwillens. Wenn der Zustand sich rapide verschlechtert, können Patienten oft nicht mehr selbst kommunizieren. In diesem Moment müssen die Angehörigen, die 24-Stunden-Kraft und die Ärzte genau wissen, was zu tun – und vor allem, was nicht zu tun ist.
Die Patientenverfügung: In diesem Dokument hält der Patient schriftlich fest, welche medizinischen Maßnahmen er in bestimmten Situationen wünscht oder ablehnt. Für Palliativpatienten ist es essenziell, klare Anweisungen bezüglich lebensverlängernder Maßnahmen zu formulieren. Meist wird hier die künstliche Beatmung, die kardiopulmonale Reanimation (Wiederbelebung) und oft auch die künstliche Ernährung per Magensonde (PEG) explizit abgelehnt.
Die Vorsorgevollmacht: Sie bestimmt, wer die Entscheidungen treffen darf, wenn der Patient dazu nicht mehr in der Lage ist. Ohne Vorsorgevollmacht dürfen selbst Ehepartner oder Kinder nicht automatisch medizinische Entscheidungen treffen; es müsste erst ein gesetzlicher Betreuer vom Amtsgericht bestellt werden.
Das 112-Problem und der Notfallbogen: Dies ist einer der wichtigsten Aspekte in der Schulung der 24-Stunden-Betreuungskraft. Wenn eine ungeschulte Kraft bei einem Atemstillstand des Patienten aus Reflex die 112 wählt, rückt der reguläre Rettungsdienst an. Ein Notarzt ist gesetzlich zur Lebenserhaltung verpflichtet, sofern ihm nicht sofort eine gültige Patientenverfügung vorgelegt wird. Dies führt oft zu ungewollten Wiederbelebungsversuchen und dem Transport auf eine Intensivstation – das genaue Gegenteil eines friedlichen Todes zu Hause.
Um dies zu verhindern, erstellt das SAPV-Team einen Palliativ-Notfallbogen. Dieser liegt gut sichtbar (z. B. am Kühlschrank oder neben dem Pflegebett) aus. Die 24-Stunden-Kraft wird strikt angewiesen, im Krisenfall niemals die 112, sondern ausschließlich die 24-Stunden-Notfallnummer des SAPV-Teams zu wählen.
Auswahl der passenden 24-Stunden-Betreuungskraft
Nicht jede Betreuungskraft ist für die Begleitung eines sterbenden Menschen geeignet. Die emotionale und physische Belastung in der Palliativpflege ist enorm. Wenn Sie eine Agentur mit der Vermittlung beauftragen, müssen Sie von Anfang an transparent kommunizieren, dass es sich um eine palliative Situation handelt.
Achten Sie auf folgende Qualifikationen bei der Auswahl:
Erfahrung in der Sterbebegleitung: Betreuungskräfte, die bereits in Hospizen gearbeitet haben oder Erfahrung mit Palliativpatienten mitbringen, reagieren in Krisensituationen besonnener. Sie wissen, dass Phasen der Verwirrtheit (terminale Unruhe) oder Veränderungen in der Atmung (Cheyne-Stokes-Atmung) zum natürlichen Sterbeprozess gehören und geraten nicht in Panik.
Gute bis sehr gute Deutschkenntnisse (Niveau B1/B2): In einem medizinischen Notfall muss die Betreuungskraft in der Lage sein, dem SAPV-Arzt am Telefon die Symptome (Blutdruck, Art der Schmerzen, Bewusstseinszustand) präzise zu schildern.
Emotionale Stabilität: Die Kraft muss ein hohes Maß an Empathie mitbringen, aber gleichzeitig eine professionelle Distanz wahren können, um an der Situation nicht selbst psychisch zu zerbrechen.
Körperliche Belastbarkeit: Auch wenn Hilfsmittel wie ein Pflegebett vorhanden sind, erfordert die regelmäßige Umlagerung eines bettlägerigen Patienten körperliche Kraft und die Kenntnis rückenschonender Techniken (z. B. Kinästhetik).

Medizinethische Aspekte: Ernährung und Flüssigkeit am Lebensende
Einer der häufigsten Konfliktpunkte zwischen Angehörigen, Betreuungskräften und dem Palliativteam betrifft das Thema Essen und Trinken. In unserer Kultur ist die Nahrungsaufnahme tief mit Fürsorge und Liebe verbunden. Wenn der Patient aufhört zu essen und zu trinken, löst das bei den Pflegenden oft große Ängste aus ("Er verhungert doch!").
Hier leistet das SAPV-Team wichtige Aufklärungsarbeit, die auch der 24-Stunden-Kraft vermittelt werden muss: Der Verzicht auf Nahrung und Flüssigkeit ist kein Auslöser des Sterbens, sondern ein Symptom des natürlichen Sterbeprozesses. Der Stoffwechsel des Körpers fährt herunter, die Organe arbeiten langsamer. Der Körper kann zugeführte Nährstoffe und Flüssigkeiten gar nicht mehr verarbeiten.
Eine künstliche Flüssigkeitsgabe (Infusion) in dieser Phase führt oft zu Wassereinlagerungen im Gewebe (Ödeme) oder in der Lunge, was quälende Atemnot verursacht. Statt den Patienten zum Trinken zu drängen, rückt die Mundpflege in den Fokus. Die 24-Stunden-Kraft befeuchtet die Lippen und die Mundhöhle des Patienten regelmäßig mit speziellen Schwämmchen, Lieblingstee oder künstlichem Speichel. Dies lindert das Durstgefühl effektiv und schützt die Schleimhäute, ohne den Körper zu belasten.

Häufige Missverständnisse in der Palliativpflege
Um Ängste abzubauen, ist es wichtig, mit einigen hartnäckigen Mythen rund um die Palliativversorgung aufzuräumen:
"Palliativ bedeutet, dass der Tod in wenigen Tagen eintritt."
Falsch. Eine palliative Begleitung kann sich über viele Monate, bei manchen Erkrankungen sogar über Jahre erstrecken. Je früher das SAPV-Team eingebunden wird, desto besser können Symptome präventiv behandelt und die Lebensqualität erhalten werden."Morphium macht süchtig und beschleunigt den Tod."
Falsch. Die fachgerechte Verabreichung von Opioiden (wie Morphin) durch erfahrene Palliativmediziner dient ausschließlich der Schmerz- und Atemnotlinderung. In der korrekten Dosierung tritt weder ein lebensverkürzender Effekt ein, noch spielt die Gefahr einer psychischen Abhängigkeit in dieser Lebensphase eine Rolle."Wenn die 24-Stunden-Kraft da ist, brauchen wir die Familie nicht mehr."
Falsch. Die Betreuungskraft übernimmt die körperlich schwere Arbeit und die Grundversorgung. Dies schafft jedoch erst den Freiraum für die Angehörigen, sich auf das Wesentliche zu konzentrieren: Die emotionale Begleitung, das Abschiednehmen und das bewusste Erleben der letzten gemeinsamen Zeit, ohne von Pflegeaufgaben völlig erschöpft zu sein.
Die psychologische Begleitung für alle Beteiligten
Das Sterben eines geliebten Menschen zu Hause zu begleiten, ist ein tiefgreifendes, emotionales Erlebnis, das Spuren hinterlässt. Das Konzept der Palliativversorgung beschränkt sich daher niemals nur auf den Patienten, sondern schließt das gesamte System ein.
Für die Angehörigen: Die SAPV-Teams verfügen über Sozialarbeiter und Psychologen, die Gespräche zur Bewältigung der antizipatorischen Trauer (der Trauer vor dem tatsächlichen Verlust) anbieten. Zudem können ehrenamtliche Mitarbeiter von ambulanten Hospizdiensten hinzugezogen werden. Diese kommen stundenweise ins Haus, wachen am Bett, lesen vor oder hören einfach nur zu. Dies gibt den Angehörigen die Möglichkeit, das Haus für einige Stunden ohne schlechtes Gewissen zu verlassen.
Für die 24-Stunden-Betreuungskraft: Auch für die Pflegekraft aus Osteuropa, die oft wochenlang fernab ihrer eigenen Familie lebt und eine enge Bindung zum Patienten aufgebaut hat, ist der Tod belastend. Seriöse Vermittlungsagenturen bieten ihren Kräften psychologische Unterstützung und Kriseninterventionsteams an. Es ist wichtig, dass die Familie der Betreuungskraft nach dem Versterben des Patienten Zeit zur Reflexion und Verarbeitung einräumt.
Kostenlose Pflegehilfsmittel erhalten
Sichern Sie sich Desinfektionsmittel, Einmalhandschuhe und Bettschutzeinlagen im Wert von 40€ monatlich.
Pflegebox beantragen
Praktischer Leitfaden: In 6 Schritten zur kombinierten Versorgung
Wenn Sie sich für diesen Weg entscheiden, hilft Ihnen die folgende Schritt-für-Schritt-Anleitung bei der Organisation:
Medizinische Bestandsaufnahme: Sprechen Sie mit dem Hausarzt oder dem behandelnden Onkologen/Krankenhausarzt über die Prognose und äußern Sie den Wunsch nach häuslicher Palliativversorgung.
SAPV verordnen lassen: Bitten Sie den Arzt um die Ausstellung des Musters 63 und kontaktieren Sie das regionale SAPV-Team. Die Adressen erhalten Sie über Ihre Krankenkasse oder den Hausarzt.
Pflegegrad im Eilverfahren beantragen: Stellen Sie bei der Pflegekasse einen Antrag auf Leistungen der Pflegeversicherung und weisen Sie explizit auf die palliative Situation und die verkürzte Frist nach § 18 SGB XI hin.
Hilfsmittel organisieren: Beantragen Sie umgehend ein Pflegebett, eine Wechseldruckmatratze und einen Hausnotruf. Das SAPV-Team oder ein Sanitätshaus unterstützt Sie bei der Rezeptierung.
24-Stunden-Pflege beauftragen: Kontaktieren Sie eine erfahrene Vermittlungsagentur. Schildern Sie die Situation detailliert (Pflegeaufwand, Nachteinsätze, Palliativstatus), damit eine passgenaue Betreuungskraft mit entsprechenden Deutschkenntnissen ausgewählt werden kann.
Netzwerktreffen initiieren: Sobald die Betreuungskraft angereist ist, sollte ein gemeinsames Gespräch mit dem SAPV-Team, der Familie und der Kraft stattfinden. Hier werden Notfallpläne besprochen, Telefonnummern ausgetauscht und die Dokumentationsmappe im Haus platziert.

Gute Abstimmung im Pflegenetzwerk
Ein typischer Tag: Fallbeispiel aus der Praxis
Um die Theorie greifbar zu machen, betrachten wir den fiktiven Alltag von Herrn Weber (82, fortgeschrittenes Lungenkarzinom). Er lebt zu Hause, unterstützt von seiner Tochter (die berufstätig ist), der polnischen Betreuungskraft Maria und dem lokalen SAPV-Team.
07:30 Uhr: Maria weckt Herrn Weber sanft. Sie führt die Grundpflege im Pflegebett durch, wäscht ihn behutsam und lagert ihn auf die linke Seite, um Druckstellen zu vermeiden. Da Herr Weber kaum noch schlucken kann, Maria führt eine sorgfältige Mundpflege mit Zitronenstäbchen durch.
10:00 Uhr: Schwester Sarah vom SAPV-Team trifft ein. Sie kontrolliert die subkutane Schmerzpumpe, misst die Vitalwerte und fragt Herrn Weber nach seinem Befinden. Sie notiert die Werte in der Pflegemappe, die auf dem Küchentisch liegt, und bespricht kurz mit Maria, worauf sie heute besonders achten soll.
13:00 Uhr: Herr Weber schläft viel. Maria nutzt die Zeit, um die Wäsche zu waschen und sich in ihrem Zimmer auszuruhen. Das Babyphone steht neben ihr.
16:00 Uhr: Die Tochter kommt von der Arbeit. Sie setzt sich ans Bett, hält die Hand ihres Vaters und erzählt von ihrem Tag. Maria zieht sich diskret zurück und bereitet einen Tee zu.
02:15 Uhr (Nachts): Herr Weber wacht auf und leidet unter plötzlicher, starker Atemnot (Dyspnoe) und Panik. Maria ist sofort zur Stelle. Sie stellt das Kopfteil des Pflegebettes hoch, öffnet das Fenster und wählt die Notfallnummer des SAPV-Teams. Der diensthabende Arzt ist um 02:45 Uhr da, verabreicht ein beruhigendes und atemerleichterndes Medikament. Herr Weber entspannt sich und schläft wieder ein. Ein Krankenhausaufenthalt wurde erfolgreich vermieden.
Fazit: Ein würdevolles Abschiednehmen ist möglich
Die Kombination aus einer liebevollen 24-Stunden-Betreuung und der hochprofessionellen Spezialisierten Ambulanten Palliativversorgung (SAPV) stellt die mit Abstand sicherste und menschlichste Form der Sterbebegleitung im eigenen Zuhause dar. Während das medizinische Team Schmerzen und quälende Symptome zuverlässig kontrolliert, garantiert die Betreuungskraft die menschliche Nähe, Sicherheit und Grundversorgung rund um die Uhr.
Dieses Netzwerk fängt nicht nur den Patienten auf, sondern entlastet auch die Angehörigen massiv von der körperlichen und seelischen Überforderung. Dank der umfassenden finanziellen Unterstützung durch die Kranken- und Pflegekassen (Pflegegeld, Gemeinsamer Jahresbetrag, vollständige Kostenübernahme der SAPV) ist dieses Modell im Jahr 2026 für viele Familien realisierbar. Ein würdevolles Leben bis zuletzt, im Kreis der Liebsten und in den eigenen vier Wänden, ist kein unerreichbarer Wunsch, sondern durch gute Organisation und das richtige Netzwerk machbare Realität.

Häufige Fragen zur Palliativpflege
Wichtige Antworten auf einen Blick















